Schmerzen verstehen und lindern: Dein umfassender Ratgeber für einen besseren Umgang mit körperlichen Beschwerden
Schmerz ist eines der wichtigsten Warnsignale deines Körpers. Er fungiert wie eine Alarmanlage, die dich darauf hinweist, dass Gewebe geschädigt ist oder eine Fehlfunktion vorliegt. Doch während akuter Schmerz eine Schutzfunktion erfüllt, kann chronischer Schmerz zu einer eigenständigen Belastung werden, die deine Lebensqualität massiv einschränkt. Auf Gesundheit-Medikamente.com erfährst du alles über die Entstehung von Schmerzen, verschiedene Therapieansätze und wie du durch Wissen und gezielte Maßnahmen wieder zu mehr Wohlbefinden gelangst.
Ursache und Entstehung psychosomatischer Schmerzen
Du fragst dich, warum dein Körper schmerzt, obwohl keine klare körperliche Ursache gefunden werden kann?...
Was ist Migräne?
Wenn du dich fragst, was genau Migräne ist, welche Symptome auftreten und wie sie sich...
Schmerzempfinden – wie stark ist Schmerz ausgeprägt?
Du fragst dich, wie stark Schmerz ausgeprägt sein kann und welche Faktoren die Intensität deines...
Hüftgelenksschmerzen gibt es in jedem Alter
Hüftgelenksschmerzen sind ein weit verbreitetes Problem, das keineswegs nur ältere Menschen betrifft. Dieser Text richtet...
Was sind neuropathische Schmerzen?
Du suchst nach einer präzisen Erklärung, was neuropathische Schmerzen sind, wie sie entstehen und welche...
Fraktur-Schmerzen entgegen wirken
Wenn du dich fragst, wie du Fraktur-Schmerzen effektiv entgegenwirken kannst, bist du hier genau richtig....
Regelschmerzen bei Frauen
Wenn du unter starken Regelschmerzen leidest, suchst du nach verständlichen Erklärungen für deine Beschwerden und...
Hormonbedingte Brustschmerzen bei der Frau
Du fragst dich, warum deine Brüste schmerzen und ob dies mit deinen Hormonen zusammenhängt? Dieser...
Schmerzen der Fußballen – Falsche Bewegungen mit Folgen
Du leidest unter Schmerzen im Fußballen und vermutest, dass falsche Bewegungen die Ursache sind? Dieser...
Was ist Kokzygodynie?
Du suchst nach fundierten Informationen darüber, was Kokzygodynie ist, welche Ursachen dahinterstecken und wie sie...
Schmerzfreiheit postoperativ
Dieser Text behandelt die wesentlichen Aspekte der Schmerzfreiheit nach einer Operation und richtet sich an...
Kopfschmerzen – Ursachen, Therapien & Folgen
Du leidest unter wiederkehrenden Kopfschmerzen und suchst nach verständlichen Erklärungen für deren Ursachen, effektive Therapieansätze...
Permanente Kopfschmerzen – dafür gibt es Gründe
Wenn du unter dauerhaften Kopfschmerzen leidest, fragst du dich wahrscheinlich, welche Ursachen dahinterstecken und welche...
Schmerzlinderung durch TENS Geräte – wie funktioniert das?
Häufig werden Schmerzen mit Medikamenten behandelt, die oftmals für Nebenwirkungen bei den Patienten sorgen. Bei...
Was sind Amputations- und Phantomschmerzen?
Dieser Text erklärt dir präzise, was Amputationsschmerzen und Phantomschmerzen sind, welche Ursachen dahinterstecken und wie...
10 Punkte Plan gegen akute Kopfschmerzen
Du leidest unter akuten Kopfschmerzen und suchst nach effektiven, sofort anwendbaren Lösungsansätzen? Dieser Text liefert...
Was ist Morbus Sudeck?
Dieser Text erklärt dir detailliert, was Morbus Sudeck ist, welche Symptome auftreten und wie die...
Gelenkschmerzen und deren Auslöser
Wenn du unter Gelenkschmerzen leidest, suchst du nach klaren Antworten, was die Ursachen sein könnten...
Was ist sind Cluster-Kopfschmerzen?
Cluster-Kopfschmerzen sind eine extrem schmerzhafte und oft unterschätzte Form von primären Kopfschmerzen, die Millionen von...
Therapiemöglichkeiten bei Knieschmerzen
Du leidest unter Knieschmerzen und suchst nach wirksamen Therapiemöglichkeiten, um deine Beschwerden zu lindern und...
- 1
- 2
Das sind die beliebtesten Schmerzen Produkte
Die Biologie des Schmerzes: Wie Warnsignale entstehen
Hinter jedem Stechen, Ziehen oder Brennen steckt ein hochkomplexes biologisches System. Alles beginnt mit den sogenannten Nozizeptoren. Das sind spezialisierte Nervenendigungen, die überall in deinem Körper verteilt sind – in der Haut, in den Muskeln, den Gelenken und den inneren Organen. Diese Sensoren reagieren auf schädliche Reize wie Hitze, starken Druck oder chemische Veränderungen, wie sie bei Entzündungen auftreten.
Sobald ein solcher Reiz einen Schwellenwert überschreitet, wandelt der Nozizeptor ihn in ein elektrisches Signal um. Dieses Signal rast über die Nervenbahnen zum Rückenmark und von dort weiter ins Gehirn. Erst im Gehirn wird der Impuls verarbeitet und als Schmerz interpretiert. Dabei spielen verschiedene Areale eine Rolle: Das sensorische Zentrum lokalisiert den Schmerz, während das limbische System für die emotionale Bewertung zuständig ist. Deshalb empfinden wir Schmerz nicht nur als körperliches Gefühl, sondern oft auch als beängstigend oder deprimierend.
Akut versus Chronisch: Ein entscheidender Unterschied
In der Medizin ist die Unterscheidung zwischen akutem und chronischem Schmerz von fundamentaler Bedeutung, da beide Formen völlig unterschiedliche Behandlungsstrategien erfordern.
Der akute Schmerz: Der nützliche Wächter
Akuter Schmerz tritt plötzlich auf und hat meist eine klar erkennbare Ursache, wie eine Verletzung, eine Verbrennung oder eine akute Entzündung. Er hat eine biologische Sinnhaftigkeit: Er zwingt dich zur Ruhe und zur Schonung des betroffenen Körperteils, damit die Heilung beginnen kann. Sobald die zugrunde liegende Ursache geheilt ist, verschwindet der akute Schmerz in der Regel wieder. Hier ist die Therapie meist direkt auf die Ursache ausgerichtet.
Der chronische Schmerz: Wenn das Warnsignal zur Krankheit wird
Von chronischem Schmerz spricht man, wenn die Beschwerden länger als drei bis sechs Monate anhalten oder immer wiederkehren. In vielen Fällen hat sich der Schmerz dann von seiner ursprünglichen Ursache gelöst. Das Warnsignal ist gewissermaßen „Dauergast“ im Nervensystem geworden. Chronische Schmerzen verlieren ihre Schutzfunktion und entwickeln sich zu einem eigenständigen Krankheitsbild, der sogenannten Schmerzkrankheit. Hier reicht es oft nicht mehr aus, nur ein Medikament zu nehmen; es bedarf eines ganzheitlichen Therapieansatzes.
Das Schmerzgedächtnis: Warum Schmerzen bleiben können
Ein zentrales Problem bei der Chronifizierung ist das sogenannte Schmerzgedächtnis. Wenn Nervenzellen über einen langen Zeitraum ständig Schmerzreize weiterleiten, verändern sie sich auf molekularer Ebene. Sie werden empfindlicher und reagieren bereits auf harmlose Reize – wie leichte Berührungen oder Wärme – mit Schmerzsignalen. Man spricht hier von einer Sensibilisierung des Nervensystems.
Dein Gehirn lernt den Schmerz regelrecht auswendig. Selbst wenn die ursprüngliche Wunde verheilt ist, feuern die Nervenzellen weiter. Um dies zu verhindern, ist eine frühzeitige und konsequente Schmerztherapie so wichtig. Das Ziel ist es, die „Schmerzspirale“ zu durchbrechen, bevor sich die neuronalen Strukturen dauerhaft umformen.
Häufige Schmerzarten und ihre Besonderheiten
Schmerz kann sich auf vielfältige Weise äußern. Die Einteilung hilft Ärzten dabei, die passende Medikation oder Therapieform auszuwählen.
Nozizeptiver Schmerz
Dies ist der „klassische“ Schmerz, der durch die Reizung der Nozizeptoren entsteht. Er unterteilt sich in somatischen Schmerz (Haut, Muskeln, Knochen), der meist gut lokalisierbar ist, und viszeralen Schmerz (Eingeweideschmerz), der oft eher dumpf und schwer einzugrenzen ist. Beispiele sind Knochenbrüche, Muskelkater oder Menstruationsbeschwerden.
Neuropathischer Schmerz (Nervenschmerz)
Hier sind die Nerven selbst geschädigt oder erkrankt. Neuropathische Schmerzen werden oft als brennend, einschießend (wie elektrische Schläge) oder kribbelnd beschrieben. Häufige Ursachen sind Diabetes (diabetische Neuropathie), eine Gürtelrose (Post-Zoster-Neuralgie) oder ein Bandscheibenvorfall, der auf einen Nerv drückt. Diese Schmerzart spricht oft nicht auf herkömmliche Schmerzmittel an und erfordert spezielle Medikamente.
Psychosomatischer Schmerz
Körper und Seele sind untrennbar verbunden. Seelische Belastungen, Stress oder Traumata können sich in handfesten körperlichen Schmerzen äußern, ohne dass eine organische Schädigung vorliegt. Das bedeutet nicht, dass der Schmerz „eingebildet“ ist – er ist für die Betroffenen absolut real und messbar, entsteht jedoch primär durch Fehlsteuerungen in der Schmerzverarbeitung im Gehirn.
Die häufigsten Schmerzlokalisationen im Überblick
Jeder Mensch erlebt Schmerz anders, doch bestimmte Körperregionen sind besonders häufig betroffen. Die folgende Tabelle gibt dir einen Überblick über die Volkskrankheiten im Bereich Schmerz.
| Region | Häufige Ursachen | Typische Symptome |
|---|---|---|
| Rücken | Verspannungen, Bewegungsmangel, Bandscheibenprobleme | Ziehen im Lendenbereich, Ausstrahlung in die Beine |
| Kopf | Stress, Flüssigkeitsmangel, Migräne, Verspannungen | Pochender oder drückender Schmerz, Lichtempfindlichkeit |
| Gelenke | Arthrose (Verschleiß), Arthritis (Entzündung), Überlastung | Anlaufschmerz am Morgen, Schwellungen, Steifheit |
| Bauch | Regelschmerzen, Reizdarm, Nahrungsmittelunverträglichkeiten | Krämpfe, Stechen, Völlegefühl |
| Nerven | Diabetes, eingeklemmte Nerven, Entzündungen | Brennen, Taubheitsgefühl, Ameisenlaufen |
Medikamentöse Schmerztherapie: Das WHO-Stufenschema
Bei der Behandlung von Schmerzen orientieren sich Mediziner weltweit am Stufenschema der Weltgesundheitsorganisation (WHO). Dieses Modell stellt sicher, dass die Therapie der Intensität der Schmerzen angepasst ist und unnötig starke Medikamente vermieden werden.
Stufe 1: Nicht-Opioid-Analgetika
Bei leichten bis mäßig starken Schmerzen kommen Wirkstoffe wie Ibuprofen, Diclofenac, Paracetamol oder Acetylsalicylsäure (ASS) zum Einsatz. Viele dieser Mittel wirken zusätzlich entzündungshemmend (NSAR – Nichtsteroidale Antirheumatika). Sie blockieren Enzyme, die für die Bildung von Prostaglandinen verantwortlich sind – Botenstoffe, die die Schmerzschwelle senken und Entzündungen fördern.
Stufe 2: Schwache Opioide
Reichen die Mittel der Stufe 1 nicht aus, kombiniert der Arzt sie mit schwachen Opioiden wie Tramadol oder Tilidin. Diese Wirkstoffe setzen direkt im zentralen Nervensystem an und verändern die Schmerzwahrnehmung. Sie unterliegen in Deutschland oft bereits der Verschreibungspflicht, aber meist noch nicht dem Betäubungsmittelgesetz.
Stufe 3: Starke Opioide
Bei stärksten Schmerzen, etwa nach großen Operationen oder bei Krebserkrankungen, kommen starke Opioide wie Morphin, Fentanyl oder Oxycodon zum Einsatz. Diese Medikamente fallen unter das Betäubungsmittelgesetz und müssen streng überwacht werden. Entgegen vieler Ängste führen sie bei korrekter medizinischer Anwendung selten zur Sucht, da der Körper den Wirkstoff zur Schmerzbekämpfung „verbraucht“.
Ergänzende Medikamente (Ko-Analgetika)
Besonders bei Nervenschmerzen oder chronischen Schmerzen werden Medikamente eingesetzt, die ursprünglich für andere Zwecke entwickelt wurden. Antidepressiva oder Antiepileptika können in niedriger Dosierung die Schmerzweiterleitung im Rückenmark dämpfen und das Schmerzgedächtnis positiv beeinflussen.
Nicht-medikamentöse Verfahren: Den Schmerz ganzheitlich angehen
Pillen allein sind oft nicht die Lösung, besonders wenn Schmerzen chronisch werden. Eine moderne Schmerztherapie nutzt heute eine Vielzahl an ergänzenden Methoden.
Physiotherapie und Bewegung
Früher verordnete man bei Schmerzen oft Schonung. Heute weiß man: Bewegung ist meist die bessere Medizin. Physiotherapie hilft dabei, Fehlhaltungen zu korrigieren, verkürzte Muskeln zu dehnen und die stabilisierende Muskulatur zu stärken. Gezieltes Training schüttet zudem körpereigene Endorphine aus – unsere natürlichen Schmerzmittel.
Physikalische Therapien: Wärme und Kälte
Thermische Reize können die Schmerzwahrnehmung überlagern. Wärme (Moorpackungen, Rotlicht, heiße Rolle) entspannt die Muskulatur und fördert die Durchblutung, was besonders bei chronischen Verspannungen hilfreich ist. Kälte (Eispacks, Kältekammer) wirkt hingegen akut entzündungshemmend und schmerzlindernd, etwa nach Verletzungen oder bei akuten Gelenkentzündungen.
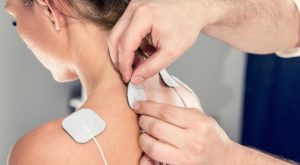
TENS: Schmerzlinderung durch Strom
Die Transkutane Elektrische Nervenstimulation (TENS) nutzt sanfte elektrische Impulse, die über Elektroden auf der Haut übertragen werden. Diese Impulse stören die Weiterleitung der Schmerzsignale zum Gehirn (Gate-Control-Theorie) und regen die Ausschüttung von Endorphinen an. Viele Patienten nutzen TENS-Geräte erfolgreich zu Hause, um ihre Schmerzmedikation zu reduzieren.
Psychologische Schmerztherapie: Den Teufelskreis durchbrechen
Chronischer Schmerz beeinflusst das Denken und Fühlen. Angst vor Schmerz führt zu Schonverhalten, was wiederum die Muskeln schwächt und zu noch mehr Schmerz führt. Eine psychologische Begleitung hilft dir, Techniken zur Schmerzbewältigung zu erlernen.
- Entspannungsverfahren: Progressive Muskelentspannung nach Jacobson oder Autogenes Training senken das allgemeine Spannungsniveau des Körpers.
- Kognitive Verhaltenstherapie: Hier lernst du, negative Gedankenmuster („Das wird nie wieder besser“) zu erkennen und durch hilfreiche Strategien zu ersetzen.
- Achtsamkeitstraining (MBSR): Die Konzentration auf den Moment hilft dabei, den Schmerz zwar wahrzunehmen, ihn aber nicht mehr als das gesamte Leben beherrschendes Zentrum zu bewerten.
Die Rolle der Ernährung bei Schmerzen
Deine Ernährung kann Entzündungsprozesse in deinem Körper entweder befeuern oder dämpfen. Eine antientzündliche Ernährung ist daher ein wichtiger Baustein der Schmerzprävention. Vor allem bei Gelenkschmerzen und Rheuma zeigt die Reduktion von tierischen Fetten (Arachidonsäure) große Erfolge. Setze stattdessen auf Omega-3-Fettsäuren aus Leinöl oder fettem Fisch und auf sekundäre Pflanzenstoffe aus buntem Gemüse und Gewürzen wie Kurkuma und Ingwer. Ein stabiler Magnesiumspiegel sorgt zudem für eine entspannte Muskulatur und kann helfen, Spannungskopfschmerzen vorzubeugen.
Schmerzdiagnostik: Dem Übel auf den Grund gehen
Damit eine Therapie erfolgreich sein kann, muss der Schmerz genau analysiert werden. Da Schmerz ein subjektives Empfinden ist, nutzt die Medizin verschiedene Werkzeuge, um ihn „sichtbar“ zu machen.
Die Schmerzskala
In der Praxis wirst du oft gebeten, deinen Schmerz auf einer Skala von 0 (kein Schmerz) bis 10 (unerträglicher Schmerz) einzustufen. Dies hilft dem Arzt, den Verlauf der Behandlung zu beurteilen. Für Kinder nutzt man oft Smiley-Skalen, um das Befinden abzufragen.
Das Schmerztagebuch
Bei chronischen oder wiederkehrenden Schmerzen ist ein Schmerztagebuch Gold wert. Du dokumentierst hier nicht nur die Intensität, sondern auch die Tageszeit, Begleitumstände (Wetter, Stress, Essen) und die Wirkung von Medikamenten. Oft lassen sich so Muster erkennen, die zur Diagnose führen – etwa ein Zusammenhang zwischen bestimmten Lebensmitteln und Migräneattacken.
Bildgebende Verfahren
Röntgen, MRT oder CT sind wichtig, um strukturelle Schäden wie Brüche oder Tumore auszuschließen. Doch Vorsicht: Die Bilder zeigen nicht immer die Ursache des Schmerzes. Viele Menschen haben laut MRT einen Bandscheibenvorfall, aber keinerlei Schmerzen. Umgekehrt gibt es Patienten mit heftigsten Schmerzen bei unauffälligem Befund. Das Gespräch zwischen dir und deinem Arzt (Anamnese) bleibt daher das wichtigste Diagnoseinstrument.
Multimodale Schmerztherapie: Die moderne Lösung
Wenn Schmerzen chronisch geworden sind, hilft ein einzelner Experte oft nicht mehr weiter. Hier setzt die multimodale Schmerztherapie an. In speziellen Zentren arbeiten Ärzte, Physiotherapeuten, Psychologen und Sozialarbeiter Hand in Hand. Das Ziel ist es, den Schmerz von allen Seiten gleichzeitig zu attackieren. Diese Programme sind intensiv und erfordern deine aktive Mitarbeit, haben aber die höchsten Erfolgsquoten bei langjährigen Schmerzpatienten.
Schmerzprävention: Den Rücken stärken
Der beste Schmerz ist der, der gar nicht erst entsteht. In einer Gesellschaft, die viel sitzt und sich wenig bewegt, ist Eigeninitiative gefragt. Achte auf eine ergonomische Gestaltung deines Arbeitsplatzes und baue regelmäßige Bewegungspausen ein. Ein starkes Muskelkorsett ist die beste Versicherung gegen Rückenschmerzen. Zudem solltest du lernen, Warnsignale deines Körpers ernst zu nehmen: Ein leichtes Ziehen ist oft der Hinweis, dass du eine Pause brauchst oder dich dehnen solltest, bevor ein massiver Schmerz entsteht.
Umgang mit Schmerzmedikamenten: Sicherheit geht vor
Auch wenn viele Schmerzmittel rezeptfrei erhältlich sind, sind sie keine harmlosen Bonbons. Eine dauerhafte Einnahme von NSAR wie Ibuprofen kann die Magenschleimhaut schädigen und die Nieren belasten. Paracetamol kann in hohen Dosen die Leber schwer schädigen. Halte dich daher immer an die empfohlene Höchstdosis und nimm Schmerzmittel ohne ärztlichen Rat nicht länger als drei bis vier Tage hintereinander ein. Wenn du regelmäßig Schmerzmittel benötigst, muss die Ursache ärztlich geklärt werden.
Sonderfall Kopfschmerz: Migräne und Co.
Kopfschmerzen gehören zu den häufigsten Schmerzformen. Besonders die Migräne ist mehr als nur ein Kopfschmerz – sie ist eine neurologische Erkrankung. Betroffene leiden unter pulsierenden Schmerzen, Übelkeit und Lichtempfindlichkeit. Hier ist eine spezifische Therapie mit Triptanen oder neuen Antikörper-Spritzen oft der einzige Weg zur Besserung. Bei Spannungskopfschmerzen hingegen helfen meist Entspannungsübungen, ausreichend Flüssigkeit oder das Einreiben der Schläfen mit Pfefferminzöl.
Wann du sofort zum Arzt musst
Schmerz ist ein Warnsignal, aber manche Signale dulden keinen Aufschub. Suche sofort einen Arzt oder den Notruf auf bei:
- Plötzlichem, vernichtendem Schmerz in der Brust (Verdacht auf Herzinfarkt).
- Heftigsten Kopfschmerzen, die wie ein Schlag aus heiterem Himmel kommen.
- Schmerzen in Verbindung mit Lähmungserscheinungen oder Taubheitsgefühl.
- Schmerzen nach einem schweren Unfall.
- Schmerzen, die mit hohem Fieber und Nackensteifigkeit einhergehen.
- Plötzlichen, starken Bauchschmerzen mit einer harten Bauchdecke.
Häufige Fragen zum Thema Schmerzen
Was ist der Unterschied zwischen Arthritis und Arthrose?
Obwohl beide Begriffe Gelenkschmerzen beschreiben, sind die Ursachen verschieden. Arthrose ist eine Verschleißerkrankung, bei der sich die Knorpelschicht im Gelenk mit der Zeit abnutzt. Der Schmerz tritt meist bei Belastung auf (Anlaufschmerz). Arthritis hingegen ist eine Entzündung des Gelenks, die oft durch Autoimmunprozesse oder Infektionen ausgelöst wird. Hier ist das Gelenk oft gerötet, geschwollen und schmerzt besonders in Ruhephasen oder nachts.
Kann ich von Schmerzmitteln abhängig werden?
Bei herkömmlichen Mitteln wie Ibuprofen oder Paracetamol besteht kein Risiko für eine psychische Abhängigkeit. Problematisch kann jedoch ein „Medikamenteninduzierter Kopfschmerz“ werden, wenn diese Mittel zu häufig eingenommen werden. Bei Opioiden besteht theoretisch ein Suchtpotenzial. In der modernen Schmerztherapie werden jedoch meist Retard-Präparate eingesetzt, die den Wirkstoff langsam abgeben. Dadurch wird das „High-Gefühl“ vermieden, und das Risiko für eine Abhängigkeit ist bei medizinisch korrekter Einnahme sehr gering.
Hilft Wärme oder Kälte besser gegen Schmerzen?
Das hängt von der Ursache ab. Eine Faustregel lautet: Akute Entzündungen und frische Verletzungen (Verstauchungen, Prellungen) brauchen Kälte, um die Schwellung zu stoppen. Chronische Beschwerden, Muskelverspannungen oder Regelschmerzen sprechen besser auf Wärme an, da sie die Gefäße weitet und die Muskeln lockert. Wenn du unsicher bist, probiere vorsichtig aus, was dir in diesem Moment besser guttut – dein Körper gibt dir meist ein deutliches Signal.
Warum schmerzen alte Verletzungen oft bei Wetterumschwüngen?
Das Phänomen der Wetterfühligkeit ist wissenschaftlich noch nicht vollständig geklärt, wird aber von vielen Schmerzpatienten bestätigt. Vermutet wird, dass Luftdruckschwankungen das Gewebe minimal ausdehnen oder zusammenziehen lassen. Narbengewebe ist weniger elastisch als gesundes Gewebe, was an diesen Stellen zu Spannungen und Schmerzreizen führen kann. Zudem beeinflusst das Wetter unsere Stimmung und Aktivität, was wiederum die Schmerzwahrnehmung verändern kann.
Gibt es natürliche Alternativen zu Schmerztabletten?
Ja, die Natur bietet viele unterstützende Möglichkeiten. Weidenrinde enthält Salicin, eine Vorstufe der Salicylsäure. Teufelskralle und Brennnessel-Extrakte wirken leicht entzündungshemmend bei Gelenkverschleiß. Auch Arnika-Salben bei Prellungen oder Pfefferminzöl bei Kopfschmerzen sind bewährte Hausmittel. Zudem können Akupunktur oder Osteopathie bei vielen Schmerzsyndromen eine wirksame und nebenwirkungsfreie Ergänzung zur Schulmedizin sein.
Warum werden Schmerzen nachts oft schlimmer?
Dafür gibt es zwei Gründe. Zum einen fehlt nachts die Ablenkung durch den Alltag, wodurch wir uns stärker auf die Körpersignale konzentrieren. Zum anderen sinkt nachts der Spiegel des körpereigenen Hormons Cortisol, das entzündungshemmend wirkt. Dadurch können entzündliche Prozesse nachts aktiver werden und stärkere Schmerzen verursachen. Auch eine ungünstige Liegeposition kann bestehende Rücken- oder Gelenkprobleme in der Nacht verstärken.
Was kann ich tun, wenn mein Schmerzmedikament nicht mehr wirkt?
Wenn die Wirkung nachlässt, solltest du die Dosis niemals eigenmächtig erhöhen. Es kann sein, dass dein Körper eine Toleranz entwickelt hat oder dass sich die Ursache des Schmerzes verändert hat. Besprich dies mit deinem Arzt. Oft ist ein Wechsel des Wirkstoffs oder die Kombination mit einem Ko-Analgetikum (wie einem Muskelrelaxans) sinnvoller als eine reine Dosissteigerung. Auch der Einstieg in nicht-medikamentöse Therapien kann die Wirksamkeit der Medikamente wieder verbessern.
Kann Stress wirklich Rückenschmerzen verursachen?
Absolut. Bei Stress schüttet der Körper Hormone aus, die die Muskelspannung erhöhen – eine uralte Vorbereitung auf Kampf oder Flucht. Da wir heute bei Stress aber meistens am Schreibtisch sitzen bleiben, entlädt sich diese Spannung nicht. Die Muskeln verkrampfen dauerhaft, werden schlechter durchblutet und beginnen zu schmerzen. Diese Schmerzen erzeugen neuen Stress, und ein Teufelskreis beginnt. Entspannungstechniken sind in solchen Fällen oft wirksamer als jedes Schmerzmittel.