Wenn du unter Neurodermitis leidest oder jemanden kennst, der betroffen ist, bist du hier richtig. Dieser Text erklärt dir die komplexen Ursachen und vielfältigen Therapieansätze der atopischen Dermatitis, der häufigsten chronischen Hauterkrankung im Kindesalter, die aber auch Erwachsene stark beeinträchtigen kann. Hier erhältst du fundierte Informationen, um die Erkrankung besser zu verstehen und mögliche Wege zur Linderung deiner Beschwerden zu finden.
Das sind die beliebtesten Neurodermitis Creme Produkte
Neurodermitis: Ein komplexes Zusammenspiel von Faktoren
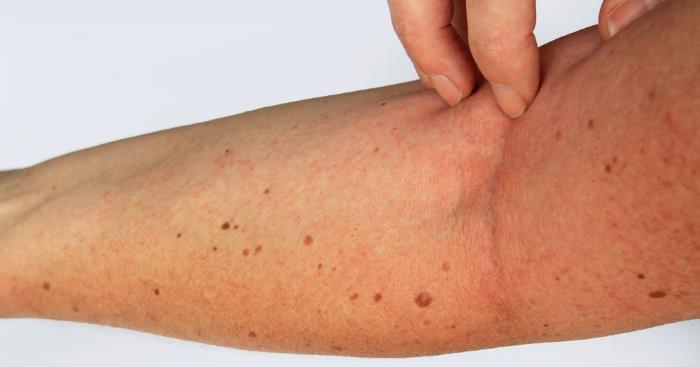
Neurodermitis, auch atopische Dermatitis genannt, ist weit mehr als nur trockene oder juckende Haut. Es handelt sich um eine chronisch-entzündliche Hauterkrankung, die durch eine genetische Veranlagung und eine Fehlregulation des Immunsystems charakterisiert ist. Dieses Zusammenspiel führt zu einer gestörten Hautbarriere, die anfälliger für Umwelteinflüsse wird und die Austrocknung begünstigt. Auslöser und Verstärker der Entzündungsreaktionen sind vielfältig und individuell unterschiedlich. Es ist ein Irrtum zu glauben, es gäbe eine einzige Ursache. Vielmehr interagieren genetische Prädispositionen, Immunantworten und externe Faktoren.
Genetische Veranlagung: Die Basis für eine überreaktive Haut
Die genetische Komponente spielt eine entscheidende Rolle. Wenn Eltern oder Geschwister an Neurodermitis, Asthma oder Heuschnupfen erkrankt sind, erhöht sich das Risiko für die Kinder, ebenfalls eine atopische Erkrankung zu entwickeln. Insbesondere Defekte in Genen, die für die Produktion und Funktion von Proteinen der Hautbarriere verantwortlich sind, sind gut erforscht. Ein Beispiel ist das Filaggrin-Gen. Filaggrin ist ein wichtiger Baustein für die Hornschicht der Haut. Bei einer Mutation dieses Gens ist die Hautbarriere geschwächt, was bedeutet, dass sie weniger Feuchtigkeit speichern kann und leichter durchlässig für Allergene und Irritantien wird. Dies ist ein zentraler Mechanismus, der die Grundlage für die erhöhte Empfindlichkeit und Entzündungsbereitschaft bei Neurodermitis schafft.
Immunologische Fehlregulation: Das Immunsystem als Taktgeber
Bei Neurodermitis ist das Immunsystem überaktiv und reagiert übermäßig auf eigentlich harmlose Reize. Es kommt zu einer Dysbalance zwischen verschiedenen Immunzellen und Botenstoffen (Zytokinen). Insbesondere T-Helferzellen spielen eine wichtige Rolle. Bei Neurodermitis sind oft T-Helfer-Zellen vom Typ 2 (Th2) stark aktiviert. Diese schütten Zytokine aus, die eine Entzündungsreaktion fördern und die Produktion von Immunglobulin E (IgE) anregen. IgE-Antikörper sind wichtig bei allergischen Reaktionen. Eine erhöhte IgE-Konzentration im Blut ist bei vielen Neurodermitis-Patienten zu finden und korreliert oft mit der Schwere der Erkrankung.
Gestörte Hautbarriere: Das leaky skin Syndrom
Die Haut hat die wichtige Funktion, unseren Körper vor äußeren Einflüssen zu schützen und gleichzeitig Feuchtigkeit im Inneren zu halten. Bei Neurodermitis ist diese Barrierefunktion gestört. Die oberste Hautschicht, das Stratum corneum, ist weniger widerstandsfähig. Die Verbindungen zwischen den Hautzellen sind lockerer, und der Wasserverlust aus der Haut (transepidermale Wasserverlust, TEWL) ist erhöht. Gleichzeitig können Krankheitserreger wie Bakterien (insbesondere Staphylococcus aureus) und Allergene leichter in die Haut eindringen. Dies löst weitere Entzündungsreaktionen aus, die den Juckreiz verstärken. Der Teufelskreis aus Kratzen und neuer Entzündung beginnt.
Allergene und Irritantien: Externe Triggerfaktor-Kaskade
Neben den inneren Faktoren spielen auch äußere Reize eine große Rolle bei der Auslösung oder Verschlimmerung von Neurodermitis-Schüben. Dazu gehören:
- Nahrungsmittelallergene: Bei manchen Patienten können spezifische Nahrungsmittel wie Kuhmilch, Eier, Weizen, Soja, Nüsse oder Fisch eine Rolle spielen. Dies ist jedoch nicht bei allen Patienten der Fall und erfordert eine genaue Diagnostik durch einen Allergologen.
- Inhalationsallergene: Pollen, Hausstaubmilben, Tierhaare oder Schimmelpilzsporen können ebenfalls allergische Reaktionen auslösen und die Hautentzündung verschlimmern.
- Kontaktallergene und Irritantien: Chemikalien in Waschmitteln, Duftstoffen, Konservierungsstoffen in Kosmetika, Wolle oder bestimmte Metalle können die Haut reizen oder eine Kontaktallergie hervorrufen.
- Umweltfaktoren: Extreme Temperaturen (Hitze oder Kälte), trockene Luft (Heizungsluft im Winter), hohe Luftfeuchtigkeit, aber auch Stress, Infektionen oder hormonelle Veränderungen können Schübe begünstigen.
Vielfältige Therapieansätze: Ein individueller Weg zur Linderung
Die Behandlung von Neurodermitis ist komplex und erfordert einen multimodalen Ansatz, der auf die individuellen Bedürfnisse des Patienten zugeschnitten ist. Ziel ist es, die Entzündung zu reduzieren, den Juckreiz zu lindern, die Hautbarriere zu stärken und die Lebensqualität zu verbessern. Es gibt keine universelle Heilung, aber durch konsequente Therapie können die Symptome oft gut kontrolliert werden.
Basistherapie: Das Fundament jeder Behandlung
Die Basistherapie ist das A und O bei Neurodermitis und sollte täglich erfolgen, auch in beschwerdefreien Zeiten. Sie zielt darauf ab, die gestörte Hautbarriere zu unterstützen und zu reparieren:
- Feuchtigkeitspflege: Regelmäßiges Eincremen mit geeigneten rückfettenden Cremes und Salben ist entscheidend. Diese Produkte helfen, den transepidermalen Wasserverlust zu reduzieren und die Haut geschmeidig zu halten. Die Auswahl der Pflegeprodukte sollte auf die individuelle Hautbedürfnisse abgestimmt sein; oft sind Cremes mit Harnstoff (Urea) oder Glycerin hilfreich.
- Schonende Hautreinigung: Vermeide aggressive Seifen und lange, heiße Bäder. Verwende milde, pH-neutrale Reinigungsprodukte oder spezielle rückfettende Duschöle. Nach dem Waschen die Haut vorsichtig trockentupfen, nicht rubbeln.
- Vermeidung von Auslösern: Identifiziere und meide bekannte Triggerfaktoren wie bestimmte Kleidung (z.B. Wolle), aggressive Reinigungsmittel oder bekannte Allergene.
Topische Therapie: Direkt an der Haut ansetzen
Bei akuten Entzündungsschüben oder ausgeprägten Ekzemen kommen topische Medikamente zum Einsatz:
- Kortikosteroide (äußerlich angewendet): Dies sind die am häufigsten eingesetzten entzündungshemmenden Medikamente. Sie wirken schnell und effektiv gegen Juckreiz und Rötungen. Ihre Anwendung sollte jedoch mit Bedacht erfolgen und unter ärztlicher Aufsicht, da bei unsachgemäßer oder zu langer Anwendung Nebenwirkungen wie Hautverdünnung auftreten können.
- Calcineurin-Inhibitoren (lokal): Medikamente wie Tacrolimus und Pimecrolimus sind eine gute Alternative zu Kortison, insbesondere im Gesicht oder in empfindlichen Hautbereichen. Sie wirken ebenfalls entzündungshemmend, indem sie bestimmte Signalwege im Immunsystem blockieren.
- Antiseptische Cremes/Salben: Bei bakteriellen Infektionen der Haut können antiseptische Wirkstoffe helfen, die Besiedlung mit Bakterien zu reduzieren.
Systemische Therapie: Wenn die Entzündung den ganzen Körper betrifft
In schweren Fällen, wenn die Hautveränderungen sehr ausgedehnt sind und mit lokaler Therapie allein nicht ausreichend kontrolliert werden können, kommen systemische Medikamente in Frage:
- Immunsuppressiva: Medikamente wie Ciclosporin, Methotrexat oder Azathioprin unterdrücken das Immunsystem und werden bei schweren, therapieresistenten Verläufen eingesetzt. Sie erfordern eine engmaschige ärztliche Überwachung aufgrund möglicher Nebenwirkungen.
- Biologika: In den letzten Jahren haben sich Biologika als sehr wirksame Behandlungsoptionen etabliert. Diese Medikamente greifen gezielt in bestimmte Signalwege des Immunsystems ein. Wirkstoffe wie Dupilumab, Tralokinumab oder Lebrikizumab blockieren spezifische Zytokine, die an der Entzündung bei Neurodermitis beteiligt sind. Sie werden in der Regel gespritzt und sind für viele Patienten mit mittelschwerer bis schwerer Neurodermitis eine deutliche Verbesserung.
- Orale Kortikosteroide: Werden nur kurzfristig und bei sehr schweren Schüben eingesetzt, da sie erhebliche Nebenwirkungen haben können.
Weitere Therapieansätze und unterstützende Maßnahmen
Neben den medikamentösen Therapien gibt es weitere Ansätze, die die Behandlung ergänzen können:
- Phototherapie (Lichttherapie): Die Behandlung mit ultraviolettem Licht (UVB oder UVA) kann bei chronischen Hautentzündungen helfen, die Immunreaktion in der Haut zu dämpfen und den Juckreiz zu lindern.
- Klimatherapie: Ein Aufenthalt in bestimmten Klimazonen (z.B. Meeres- oder Gebirgsklima) kann sich positiv auf die Haut auswirken.
- Psychologische Unterstützung: Der chronische Juckreiz und die sichtbaren Hautveränderungen können zu erheblichem psychischem Leid führen. Psychotherapie oder Entspannungstechniken können helfen, mit Stress und den psychischen Belastungen der Erkrankung umzugehen.
- Allergiediagnostik und -therapie: Bei nachgewiesenen Allergien kann eine allergenspezifische Immuntherapie (Hyposensibilisierung) erwogen werden.
- Schulungsprogramme: Patienten- und Angehörigenschulungen vermitteln wichtige Informationen über die Erkrankung, die richtige Anwendung von Medikamenten und Pflegemaßnahmen, was zu einer besseren Krankheitskontrolle beiträgt.
| Kategorie | Beschreibung der Ursachen/Faktoren | Beschreibung der Therapieansätze |
|---|---|---|
| Genetische Prädisposition | Mutationen in Genen, die für Hautbarriereproteine (z.B. Filaggrin) verantwortlich sind; familiäre Häufung von atopischen Erkrankungen. | Keine direkte Heilung der genetischen Veranlagung, aber gezielte Stärkung der Hautbarriere durch Basistherapie. |
| Immunologische Dysregulation | Überaktives Immunsystem, insbesondere Th2-Zellen; erhöhte Produktion von IgE; Zytokin-Ungleichgewicht. | Topische und systemische Immunmodulatoren (Kortison, Calcineurin-Inhibitoren, Biologika); Immunsuppressiva bei schweren Fällen. |
| Gestörte Hautbarriere | Erhöhter transepidermaler Wasserverlust; erhöhte Permeabilität für Allergene und Irritantien; veränderte Lipidzusammensetzung der Haut. | Konsequente Basistherapie mit feuchtigkeitsspendenden und rückfettenden Emollientien; Vermeidung von hautreizenden Substanzen. |
| Triggerfaktoren (extern) | Nahrungsmittelallergene, Inhalationsallergene, Kontaktallergene, Irritantien, Umweltfaktoren (Klima, Stress), Infektionen. | Identifikation und Meidung von Triggern; allergenspezifische Immuntherapie; Behandlung von Infektionen; Stressmanagement. |
| Infektionen der Haut | Besiedlung mit Staphylococcus aureus; erhöhte Anfälligkeit für Pilzinfektionen; virale Infektionen (z.B. Molluscum contagiosum). | Antiseptische oder antibiotische topische/systemische Therapie; antivirale Behandlungen bei viralen Infektionen. |
FAQ – Häufig gestellte Fragen zu Ursachen und Therapien bei Neurodermitis
Ist Neurodermitis heilbar?
Eine vollständige Heilung im Sinne einer Beseitigung der genetischen Veranlagung ist derzeit nicht möglich. Neurodermitis ist eine chronische Erkrankung, die mit Schwankungen im Krankheitsverlauf einhergeht. Ziel der Therapie ist es, die Symptome zu kontrollieren, die Entzündungen zu reduzieren, den Juckreiz zu lindern und die Lebensqualität deutlich zu verbessern, sodass viele Betroffene ein weitgehend beschwerdefreies Leben führen können.
Kann ich Neurodermitis durch meine Ernährung beeinflussen?
Bei einigen Personen können spezifische Nahrungsmittelallergien oder -unverträglichkeiten die Neurodermitis verschlimmern. Eine pauschale Aussage zur Ernährung als alleiniger Ursache oder Therapie ist jedoch nicht korrekt. Eine gründliche allergologische Diagnostik ist notwendig, um potenzielle Auslöser zu identifizieren. Eine unnötige Karenz bestimmter Lebensmittel kann sogar zu Mangelerscheinungen führen. Eine ausgewogene Ernährung, die auf individuelle Verträglichkeiten abgestimmt ist, ist jedoch generell für die Gesundheit wichtig.
Wie wichtig ist die richtige Hautpflege bei Neurodermitis?
Die richtige Hautpflege, oft als Basistherapie bezeichnet, ist von zentraler Bedeutung. Sie hilft, die gestörte Hautbarriere zu reparieren, Feuchtigkeit in der Haut zu binden und sie vor äußeren Reizstoffen zu schützen. Regelmäßiges Eincremen mit geeigneten, rückfettenden Produkten ist unerlässlich, auch in beschwerdefreien Phasen, um Rückfälle zu vermeiden und die Hautgesundheit zu erhalten.
Sind Cortisonsalben schädlich?
Cortisonsalben (Kortikosteroide) sind bei richtiger Anwendung und ärztlicher Überwachung ein sehr wirksames Mittel zur Behandlung akuter Entzündungen und Juckreiz bei Neurodermitis. Langfristige und unsachgemäße Anwendung, insbesondere bei höherer Potenz, kann zu Nebenwirkungen wie Hautverdünnung, Dehnungsstreifen oder erweiterten Äderchen führen. Moderne Therapiekonzepte setzen auf eine gezielte und zeitlich begrenzte Anwendung, oft im Wechsel mit rückfettenden Cremes, um diese Risiken zu minimieren.
Kann Stress Neurodermitis auslösen oder verschlimmern?
Ja, Stress ist ein bekannter Triggerfaktor für Neurodermitis. Psychische Belastungen können das Immunsystem beeinflussen und die Entzündungsbereitschaft der Haut erhöhen. Dies führt oft zu einer Verstärkung des Juckreizes und damit zu einem Teufelskreis aus Kratzen und weiterer Hautschädigung. Stressmanagement-Techniken und psychologische Unterstützung können daher ein wichtiger Bestandteil der Gesamttherapie sein.
Was sind Biologika und wann kommen sie zum Einsatz?
Biologika sind moderne Medikamente, die gezielt in das Immunsystem eingreifen, um die Entzündungsreaktionen bei Neurodermitis zu blockieren. Sie werden meist bei mittelschwerer bis schwerer Neurodermitis eingesetzt, die mit herkömmlichen topischen Therapien nicht ausreichend kontrolliert werden kann. Sie bieten oft eine sehr gute Wirksamkeit und Verträglichkeit und haben die Behandlungsmöglichkeiten für viele Betroffene revolutioniert.
Kann ich mit Neurodermitis Sport treiben?
Sport ist nicht nur erlaubt, sondern oft sogar förderlich für die allgemeine Gesundheit und das Wohlbefinden, was sich auch positiv auf Neurodermitis auswirken kann. Wichtig ist, auf bestimmte Aspekte zu achten: Überhitzung und starkes Schwitzen können die Haut reizen. Leichte Kleidung aus atmungsaktiven Materialien (z.B. Baumwolle, Funktionsfasern) ist empfehlenswert. Nach dem Sport sollte die Haut umgehend mit klarem Wasser abgeduscht und anschließend eingecremt werden, um den Schweiß und Salzablagerungen entgegenzuwirken.