Du möchtest wissen, was eine Spinalanästhesie ist und für welche medizinischen Eingriffe sie eingesetzt wird? Diese Informationen sind entscheidend für Patienten, die sich einer Operation im unteren Körperbereich unterziehen müssen und eine sichere und effektive Form der Betäubung suchen.
Was versteht man unter Spinalanästhesie?
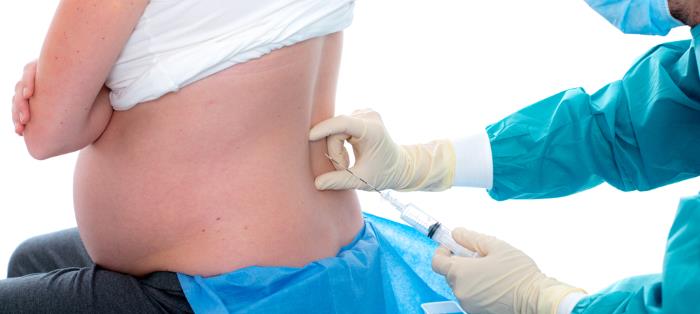
Die Spinalanästhesie, auch bekannt als subarachnoidale Narkose oder lumbale Epiduralanästhesie, ist eine Form der Regionalanästhesie, bei der ein Lokalanästhetikum direkt in den sogenannten Subarachnoidalraum injiziert wird. Dieser Raum befindet sich innerhalb der Wirbelsäule und ist mit Liquor cerebrospinalis, der Gehirn-Rückenmarks-Flüssigkeit, gefüllt. Durch die Injektion des Anästhetikums werden die Nervenwurzeln, die aus dem Rückenmark austreten, blockiert. Dies führt zu einer schnellen und tiefgehenden Empfindungslosigkeit und Muskelentspannung in den betroffenen Körperregionen, typischerweise dem Unterbauch, den Beinen und den Füßen. Im Gegensatz zur Vollnarkose bleibt das Bewusstsein des Patienten während der gesamten Prozedur erhalten, obwohl oft zusätzlich beruhigende Medikamente verabreicht werden, um Angst und Unruhe zu reduzieren.
Der Ablauf einer Spinalanästhesie
Der Prozess der Verabreichung einer Spinalanästhesie ist präzise und wird von erfahrenen Anästhesisten durchgeführt. Zunächst wird der Patient in eine liegende oder sitzende Position gebracht. Die Injektionsstelle, meist im unteren Bereich des Rückens zwischen dem dritten und vierten oder vierten und fünften Lendenwirbelkörper, wird sorgfältig desinfiziert und lokal betäubt. Dies verhindert Schmerzen während des Einstichs der Spinalnadel. Die Spinalnadel ist sehr dünn, um eine Beschädigung der Nervenstrukturen und des Rückenmarks zu minimieren. Nachdem die Nadel den richtigen Punkt im Subarachnoidalraum erreicht hat, wird eine geringe Menge eines Lokalanästhetikums, oft kombiniert mit einem Opioid zur Schmerzverstärkung und Verlängerung der Wirkung, langsam injiziert. Nach der Injektion wird die Nadel entfernt. Die Wirkung tritt in der Regel innerhalb weniger Minuten ein, und die Blockade des Schmerzempfindens ist meist innerhalb von fünf bis zehn Minuten vollständig. Der Anästhesist überwacht kontinuierlich die Vitalfunktionen des Patienten, wie Blutdruck, Puls und Sauerstoffsättigung.
Anwendungsgebiete der Spinalanästhesie
Die Spinalanästhesie eignet sich hervorragend für eine Vielzahl von chirurgischen Eingriffen, insbesondere solche, die den unteren Körperbereich betreffen. Dazu gehören:
- Gynäkologische Operationen: Eingriffe wie Kaiserschnitte (Sectio caesarea), Gebärmutterentfernungen (Hysterektomie), Ovarialzystenoperationen oder operative Laparoskopien im Beckenbereich. Bei Kaiserschnitten ist die Spinalanästhesie eine bevorzugte Methode, da sie schnell wirkt und Mutter und Kind weniger belastet als eine Vollnarkose.
- Urologische Eingriffe: Operationen an der Blase, den Harnleitern oder den Nieren, Prostataresektionen oder Leistenbruchoperationen.
- Orthopädische Chirurgie: Eingriffe an den unteren Extremitäten, wie Knieprothesen-Implantationen (Knie-TEP), Hüftprothesen-Implantationen (Hüft-TEP), Operationen am Sprunggelenk oder an den Füßen. Auch Operationen zur Behandlung von Knochenbrüchen in diesen Bereichen können mittels Spinalanästhesie durchgeführt werden.
- Bauchchirurgie im unteren Bereich: Hernienoperationen (Leistenbruch), Appendektomien (Blinddarmoperation), rektale Operationen oder bestimmte Darmoperationen im unteren Abdomen.
- Gefäßchirurgie: Eingriffe an den Beinarterien oder -venen.
Die Wahl der Spinalanästhesie hängt von verschiedenen Faktoren ab, wie der Art des Eingriffs, dem Gesundheitszustand des Patienten, der Dauer der erwarteten Operation und den Präferenzen des Chirurgen und Anästhesisten.
Vorteile der Spinalanästhesie
Die Spinalanästhesie bietet eine Reihe signifikanter Vorteile gegenüber der Vollnarkose:
- Schneller Wirkungseintritt: Die Betäubung setzt in der Regel sehr schnell ein, was dem Operationsablauf zugutekommt.
- Tiefe Schmerzblockade: Sie sorgt für eine sehr effektive und tiefe Schmerzfreiheit in den betroffenen Bereichen, die oft intensiver ist als bei anderen Regionalanästhesieverfahren.
- Weniger Übelkeit und Erbrechen: Da die Atemwege nicht manipuliert werden müssen und die systemische Belastung geringer ist, treten postoperative Übelkeit und Erbrechen seltener auf.
- Frühere Mobilisation: Nach Abklingen der Wirkung können Patienten oft früher aufstehen und sich bewegen, was das Risiko von Komplikationen wie Thrombosen reduziert.
- Geringere Belastung für Herz und Lunge: Die Vitalfunktionen bleiben stabiler, was insbesondere für ältere Patienten oder solche mit Vorerkrankungen des Herz-Kreislauf-Systems von Vorteil ist.
- Potenziell geringeres Risiko für Blutungen: In einigen Fällen kann die Spinalanästhesie mit einem geringeren Blutverlust während der Operation verbunden sein.
- Bewusstsein: Der Patient bleibt wach und kann bei Bedarf mit dem Operationsteam kommunizieren, was für manche Eingriffe, wie z.B. Geburten, erwünscht ist. Beruhigungsmittel können nach Bedarf eingesetzt werden.
Mögliche Risiken und Nebenwirkungen
Obwohl die Spinalanästhesie als sehr sicheres Verfahren gilt, sind wie bei jedem medizinischen Eingriff Risiken und Nebenwirkungen möglich. Diese sind jedoch selten und meist mild:
- Blutdruckabfall (Hypotonie): Dies ist die häufigste Nebenwirkung. Sie kann durch die blockierende Wirkung auf die Nerven, die den Blutdruck regulieren, verursacht werden. Durch Gabe von Flüssigkeit und Medikamenten wird sie in der Regel gut kontrolliert.
- Übelkeit und Erbrechen: Selten, aber möglich, oft im Zusammenhang mit dem Blutdruckabfall.
- Kopfschmerzen nach der Spinalanästhesie (Post-Spinalkopfschmerzen): Diese können auftreten, wenn nach der Punktion Liquor aus dem Subarachnoidalraum austritt. Sie sind meist dumpf, können bei Aufstehen schlimmer werden und bessern sich oft im Liegen. In der Regel sind sie gut behandelbar.
- Rückenschmerzen an der Einstichstelle: Vorübergehende Schmerzen an der Injektionsstelle sind möglich.
- Hämatom oder Abszessbildung an der Einstichstelle: Extrem seltene Komplikationen, die aber schwerwiegend sein können.
- Nervenverletzungen: Sehr selten, aber möglich. Die Spinalnadeln sind so konzipiert, dass sie das Risiko minimieren.
- Schwierigkeiten beim Wasserlassen: Die Blockade kann vorübergehend die Blasenfunktion beeinträchtigen.
- Taubheitsgefühl oder Kribbeln: Vorübergehende neurologische Symptome, die sich normalerweise rasch zurückbilden.
Das erfahrene Anästhesieteam wird alle Maßnahmen ergreifen, um diese Risiken zu minimieren und Sie während und nach dem Eingriff optimal zu betreuen.
Unterschiede zur Epiduralanästhesie
Obwohl sowohl die Spinalanästhesie als auch die Epiduralanästhesie Regionalanästhesieverfahren sind, die im Bereich der Wirbelsäule angewendet werden, gibt es wichtige Unterschiede:
- Injektionsort: Bei der Spinalanästhesie wird das Medikament direkt in den Subarachnoidalraum injiziert, der den Liquor enthält. Bei der Epiduralanästhesie wird das Medikament in den Epiduralraum injiziert, der sich außerhalb der harten Hirnhaut (Dura mater) befindet.
- Nadelgröße und -art: Für die Spinalanästhesie werden in der Regel sehr dünne, atraumatische Nadeln verwendet. Für die Epiduralanästhesie wird oft ein dünner Katheter in den Epiduralraum gelegt, durch den das Anästhetikum kontinuierlich zugeführt werden kann.
- Wirkungsbeginn und -tiefe: Die Spinalanästhesie wirkt in der Regel schneller und tiefer, da das Medikament direkt auf die Nervenwurzeln und den Liquor einwirkt. Die Epiduralanästhesie wirkt langsamer und die Blockade ist oft weniger tief, kann aber durch kontinuierliche Infusion über einen Katheter länger aufrechterhalten werden.
- Dosierung: Die benötigte Dosis des Lokalanästhetikums ist bei der Spinalanästhesie deutlich geringer als bei der Epiduralanästhesie.
- Anwendung: Spinalanästhesie wird oft für kürzere Eingriffe oder als alleinige Anästhesie für Operationen im Unterkörper eingesetzt. Epiduralanästhesie wird häufig bei längeren Operationen, zur Schmerztherapie während der Geburt oder zur postoperativen Schmerztherapie verwendet.
Vorbereitung und Aufklärung
Vor einer Spinalanästhesie erhalten Sie eine ausführliche Aufklärung durch den Anästhesisten. Hierbei werden Ihre Krankengeschichte, bestehende Vorerkrankungen, Allergien und Medikamenteneinnahme besprochen. Sie haben die Möglichkeit, Fragen zu stellen und Ihre Bedenken zu äußern. Es ist wichtig, dass Sie Ihren Anästhesisten über alle relevanten Informationen informieren, damit die Anästhesie sicher und individuell auf Sie abgestimmt werden kann.
Nach der Spinalanästhesie
Nach dem Eingriff werden Sie im Aufwachraum engmaschig überwacht. Der Anästhesist und das Pflegepersonal achten auf Ihre Vitalfunktionen und den Verlauf der Anästhesie. Bei Bedarf werden Schmerzmittel verabreicht. Sollten Sie unter Kopfschmerzen leiden, ist es wichtig, dies dem medizinischen Personal mitzuteilen, damit entsprechende Maßnahmen ergriffen werden können. Die Dauer, bis die Wirkung der Anästhesie vollständig abgeklungen ist, variiert je nach verwendetem Medikament und individueller Reaktion, kann aber einige Stunden dauern.
| Aspekt | Spinalanästhesie | Epiduralanästhesie | Vollnarkose |
|---|---|---|---|
| Anästhesieverfahren | Regionalanästhesie | Regionalanästhesie | Systemische Anästhesie |
| Wirkungsort | Subarachnoidalraum (mit Liquor) | Epiduralraum (außerhalb der Dura mater) | Zentrales Nervensystem und Organe |
| Bewusstseinszustand | Wach (oft mit Sedierung) | Wach (oft mit Sedierung) | Bewusstlos |
| Schmerzblockade | Schnell, tief und umfassend | Langsam, oft weniger tief, kann verlängert werden | Kein Schmerzempfinden während der Narkose |
| Häufige Anwendungsbereiche | Untere Extremitäten, Unterbauch, Kaiserschnitt | Geburtshilfe, Schmerztherapie, längere Operationen | Große Operationen, Angstpatienten, Bauchchirurgie |
| Risiko für Übelkeit/Erbrechen | Gering | Gering | Höher |
| Risiko für Kopfschmerzen | Möglich (Post-Spinalkopfschmerz) | Geringer als bei Spinalanästhesie | Sehr gering |
FAQ – Häufig gestellte Fragen zu Spinalanästhesie
Was ist der Unterschied zwischen Spinalanästhesie und Vollnarkose?
Der Hauptunterschied liegt im Bewusstseinszustand. Bei der Spinalanästhesie bleiben Sie wach, während bei einer Vollnarkose Ihr Bewusstsein ausgeschaltet wird. Die Spinalanästhesie betäubt gezielt den Bereich unterhalb der Einstichstelle, während die Vollnarkose den gesamten Körper betrifft und ein künstliches Koma erzeugt.
Tut die Spinalanästhesie weh?
Der Einstich der Spinalnadel kann kurzzeitig unangenehm sein, ähnlich einem scharfen Stich. Zuvor wird jedoch die Einstichstelle mit einem lokalen Betäubungsmittel lokal betäubt, sodass der eigentliche Vorgang der Medikamenteneinbringung kaum schmerzhaft ist. Die anschließende Betäubung führt zu einem Gefühl der Taubheit und Schwere.
Wie lange hält die Wirkung einer Spinalanästhesie an?
Die Dauer der Wirkung variiert je nach Art und Menge des verwendeten Lokalanästhetikums. Typischerweise hält eine Spinalanästhesie zwischen zwei und sechs Stunden an. Für längere Eingriffe können zusätzliche Medikamente verabreicht oder auf eine Epiduralanästhesie mit Katheter ausgewichen werden.
Kann ich mich während der Spinalanästhesie bewegen?
Bewegungen in den betäubten Körperbereichen sind nicht möglich, da die Nervenfunktionen blockiert sind. Sie spüren zwar keinen Schmerz, aber Sie können Druck oder Ziehen wahrnehmen. Oft werden Sie gebeten, ruhig liegen zu bleiben, um ein Verrutschen der Nadel oder eine Beeinträchtigung der Blockade zu verhindern.
Welche Risiken birgt eine Spinalanästhesie?
Die häufigsten Nebenwirkungen sind ein vorübergehender Blutdruckabfall, Übelkeit und Kopfschmerzen nach der Punktion. Schwerwiegende Komplikationen wie Nervenverletzungen oder Infektionen sind sehr selten. Ihr Anästhesist wird Sie ausführlich über alle potenziellen Risiken aufklären.
Wann darf keine Spinalanästhesie durchgeführt werden?
Kontraindikationen können eine aktive Infektion an der Einstichstelle, Gerinnungsstörungen, bestimmte neurologische Erkrankungen, eine schwere Herzinsuffizienz oder eine bekannte Allergie gegen Lokalanästhetika sein. Ihr Arzt wird Ihre individuelle Situation genau prüfen.
Wann lässt die Taubheit nach einer Spinalanästhesie nach?
Die Taubheit lässt allmählich nach, sobald das Lokalanästhetikum vom Körper abgebaut wird. Dies geschieht in der Regel innerhalb weniger Stunden nach der Operation. Sie werden den Verlust des Gefühls und der Muskelkraft spüren, gefolgt von einem Kribbeln, bevor die normale Empfindungsfähigkeit zurückkehrt.