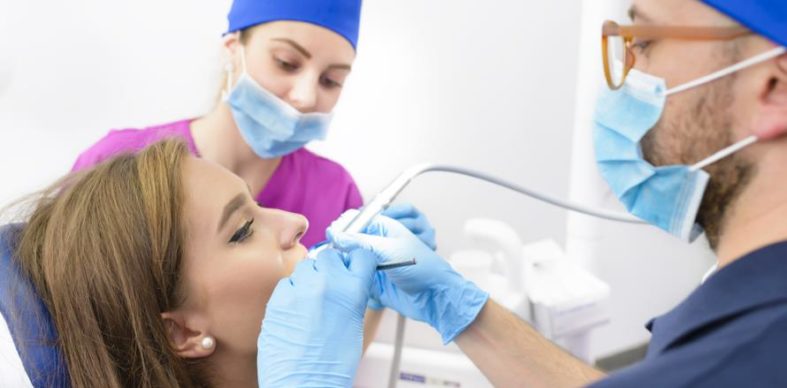
Du fragst dich, was genau Parodontose ist, wie sie sich entwickelt und welche gravierenden Folgen sie für deine Zahngesundheit und sogar dein allgemeines Wohlbefinden haben kann? Dieser Text liefert dir fundierte und präzise Antworten, die für jeden essenziell sind, der seine Mundgesundheit langfristig erhalten möchte.
Das sind die beliebtesten Zahnpasta Parodontose Produkte
Was ist Parodontose? Eine tiefgreifende Erklärung
Parodontose, medizinisch korrekt als Parodontitis bezeichnet, ist eine weit verbreitete und ernstzunehmende entzündliche Erkrankung des Zahnhalteapparates. Sie beginnt oft schleichend und wird häufig unterschätzt, kann aber, wenn sie unbehandelt bleibt, zum Verlust von Zähnen führen und weitreichende systemische Auswirkungen haben. Der Begriff „Parodont“ bezieht sich auf das gesamte Gewebe, das einen Zahn umgibt und stützt. Dazu gehören das Zahnfleisch (Gingiva), der Kieferknochen, das Wurzelhaut (Desmodont) und der Zahnschmelz bzw. die Zahnzementoberfläche.
Die Ursache für Parodontitis ist primär eine bakterielle Infektion. Hauptverursacher sind spezifische Bakterienarten, die sich in Zahnbelag (Plaque) ansiedeln und vermehren. Dieser Zahnbelag bildet sich ständig auf den Zähnen, insbesondere entlang des Zahnfleischrandes und in den Zahnzwischenräumen. Wenn dieser Belag nicht regelmäßig und gründlich durch sorgfältige Mundhygiene entfernt wird, können die darin enthaltenen Bakterien Toxine produzieren, die eine Entzündungsreaktion im Zahnfleisch auslösen. Diese initiale Entzündung des Zahnfleisches nennt man Gingivitis.
Gingivitis ist oft reversibel und äußert sich durch Rötung, Schwellung und leichte Blutungsneigung des Zahnfleisches, insbesondere beim Zähneputzen. Viele Betroffene bemerken dies und verbessern ihre Putztechnik. Wenn die Entzündung jedoch nicht erfolgreich bekämpft wird, können die Bakterien und die daraus resultierende Entzündungsreaktion tiefer in das Zahnbett vordringen. Sie beginnen, die Strukturen zu schädigen, die den Zahn im Kieferknochen verankern. Dies ist der Punkt, an dem aus einer Gingivitis eine Parodontitis wird.
Bei fortgeschrittener Parodontitis kommt es zu einem Abbau des Kieferknochens und des Zahnhalteapparates. Die Bakterien dringen tiefer in die Zahnfleischtaschen vor, die sich zwischen Zahn und Zahnfleisch bilden und mit der Zeit tiefer werden. Entzündungsmediatoren, die vom Körper zur Bekämpfung der Infektion freigesetzt werden, tragen ebenfalls zum Abbau von Knochen und Bindegewebe bei. Dies führt dazu, dass der Zahn an Halt verliert. Im Endstadium der Parodontitis können die Zähne mobil werden und schließlich ausfallen, selbst wenn sie keine Karies oder andere primäre Zahnschäden aufweisen.
Ursachen und Risikofaktoren der Parodontitis
Die Hauptursache für Parodontitis ist die Ansammlung von bakteriellen Zahnbelägen. Allerdings spielen verschiedene Faktoren eine entscheidende Rolle, die das Risiko, an Parodontitis zu erkranken oder den Verlauf zu verschlimmern, erhöhen:
- Mangelnde Mundhygiene: Dies ist der fundamentalste Risikofaktor. Unzureichende oder ineffektive Zahnreinigung ermöglicht die Ansiedlung und Vermehrung von parodontalpathogenen Bakterien.
- Rauchen: Rauchen ist ein extrem wichtiger und negativer Einflussfaktor. Nikotin und andere Chemikalien im Tabakrauch beeinträchtigen die Immunabwehr im Mundraum, verengen die Blutgefäße (was die Sauerstoffversorgung des Zahnfleisches reduziert) und maskieren oft frühe Anzeichen wie Zahnfleischbluten. Raucher haben ein deutlich höheres Risiko für schwere Parodontitis und sprechen schlechter auf Behandlungen an.
- Diabetes mellitus: Ein schlecht eingestellter Diabetes mellitus schwächt das Immunsystem und beeinflusst die Geweberegeneration negativ. Dies macht Diabetiker anfälliger für Infektionen, einschließlich Parodontitis. Umgekehrt kann eine fortgeschrittene Parodontitis die Blutzuckerkontrolle erschweren.
- Genetische Veranlagung: Es gibt Hinweise darauf, dass manche Menschen eine genetische Prädisposition für eine schwerere oder schnellere Entwicklung von Parodontitis haben.
- Hormonelle Veränderungen: Während der Pubertät, Schwangerschaft oder Menopause können hormonelle Schwankungen die Empfindlichkeit des Zahnfleisches erhöhen und es anfälliger für Entzündungen machen (z.B. Schwangerschaftsgingivitis).
- Stress: Chronischer Stress kann das Immunsystem schwächen und die Entzündungsreaktion im Körper beeinflussen, was die Anfälligkeit für Parodontitis erhöhen kann.
- Medikamente: Einige Medikamente, wie z.B. bestimmte Immunsuppressiva, Antiepileptika oder Kalziumkanalblocker, können zu Zahnfleischwucherungen (Hyperplasien) führen, die die Mundhygiene erschweren und das Risiko für Parodontitis erhöhen.
- Systemische Erkrankungen: Erkrankungen wie HIV/AIDS, rheumatoide Arthritis oder Osteoporose können die Anfälligkeit für Parodontitis beeinflussen.
Symptome und Krankheitsstadien
Die Symptome der Parodontitis entwickeln sich oft schleichend und werden leicht übersehen, besonders in den frühen Stadien. Erkennen der Symptome ist entscheidend für eine frühe Diagnose und Behandlung:
- Zahnfleischbluten: Dies ist oft das erste und eindeutigste Symptom, auch wenn es nur leicht ist. Blutungen treten typischerweise beim Zähneputzen, bei der Verwendung von Zahnseide oder bei Druck auf das Zahnfleisch auf.
- Gerötetes, geschwollenes oder empfindliches Zahnfleisch: Gesundes Zahnfleisch ist blassrosa und fest. Entzündetes Zahnfleisch erscheint rot, glänzend und geschwollen.
- Mundgeruch (Halitosis): Bakterien, die sich in den tieferen Zahnfleischtaschen ansiedeln, produzieren flüchtige Schwefelverbindungen, die für unangenehmen Mundgeruch verantwortlich sind.
- Geschmack im Mund: Ein unangenehmer oder metallischer Geschmack kann ebenfalls auf eine fortgeschrittene Entzündung hindeuten.
- Rückbildendes Zahnfleisch: Die Zähne können länger erscheinen, da sich das Zahnfleisch zurückzieht und die Zahnwurzeln freilegt.
- Eiterbildung: In fortgeschrittenen Stadien kann es zu Eiteransammlungen zwischen Zahn und Zahnfleisch kommen, die manchmal sichtbar sind oder als unangenehmer Geschmack wahrgenommen werden.
- Gelockerte Zähne: Dies ist ein Zeichen dafür, dass der Zahnhalteapparat stark geschädigt ist. Die Zähne können beim Kauen wackeln oder sich verschieben.
- Veränderungen im Biss: Gelockerte Zähne können dazu führen, dass sich der Biss verändert, was das Kauen erschwert.
Die Parodontitis wird in verschiedene Stadien eingeteilt, basierend auf dem Grad des Knochenabbaus und der Tiefe der Zahnfleischtaschen:
- Initialparodontitis (frühes Stadium): Leichter bis moderater Knochenabbau, Zahnfleischtaschen sind bis zu 3-4 mm tief. Zahnfleischbluten und leichte Rötungen sind vorhanden.
- Moderate Parodontitis: Deutlicherer Knochenabbau, Zahnfleischtaschen 4-6 mm tief. Deutlichere Symptome wie Zahnfleischrückgang und erste Lockerungserscheinungen können auftreten.
- Fortgeschrittene Parodontitis: Starker Knochenabbau, tiefe Zahnfleischtaschen (> 6 mm). Deutliche Lockerung der Zähne, vermehrte Zahnbeweglichkeit, starke Zahnfleischrezessionen und möglicherweise Eiterbildung sind typisch.
Parodontose und ihre Auswirkungen auf den gesamten Körper
Die negativen Auswirkungen der Parodontitis beschränken sich nicht auf den Mundraum. Zahlreiche Studien haben gezeigt, dass chronische Entzündungen im Mundraum mit verschiedenen systemischen Erkrankungen assoziiert sind:
- Herz-Kreislauf-Erkrankungen: Bakterien aus dem Mund können in den Blutkreislauf gelangen und Entzündungen in den Blutgefäßen fördern, was das Risiko für Atherosklerose (Arterienverkalkung), Herzinfarkte und Schlaganfälle erhöhen kann.
- Diabetes: Wie bereits erwähnt, kann Parodontitis die Blutzuckerkontrolle bei Diabetikern erschweren und umgekehrt erhöht Diabetes das Risiko für Parodontitis. Es besteht eine Wechselwirkung.
- Atemwegserkrankungen: Bakterien aus dem Mundraum können in die Lunge gelangen und Lungenentzündungen (Pneumonie) oder eine Verschlimmerung bestehender Atemwegserkrankungen wie COPD begünstigen.
- Schwangerschaftskomplikationen: Bei schwangeren Frauen wurde Parodontitis mit einem erhöhten Risiko für Frühgeburten und niedriges Geburtsgewicht in Verbindung gebracht. Die Entzündungsmediatoren können den Geburtsprozess beeinflussen.
- Rheumatoide Arthritis: Es gibt Hinweise auf eine bidirektionale Beziehung, bei der beide Erkrankungen den Verlauf der jeweils anderen negativ beeinflussen können.
- Alzheimer-Demenz: Neuere Forschungen deuten auf einen möglichen Zusammenhang zwischen Parodontitis und dem erhöhten Risiko oder der Progression von Alzheimer hin, möglicherweise durch die Einwirkung von Entzündungsmediatoren oder spezifischen Bakterien.
Diese systemischen Zusammenhänge unterstreichen die Bedeutung einer konsequenten Parodontitis-Behandlung und -Prävention nicht nur für die Zahngesundheit, sondern für das allgemeine körperliche Wohlbefinden.
Diagnose und Behandlung von Parodontitis
Die Diagnose von Parodontitis erfolgt in der Regel durch eine zahnärztliche Untersuchung. Dabei werden folgende Aspekte beurteilt:
- Inspektion des Zahnfleisches: Beurteilung von Farbe, Form und Textur des Zahnfleisches.
- Messung der Zahnfleischtaschen (Sondierung): Mit einer speziellen Sonde wird die Tiefe der Zahnfleischtaschen gemessen. Dies ist ein entscheidendes Kriterium für den Schweregrad der Erkrankung.
- Beurteilung der Zahnbeweglichkeit: Feststellen, ob Zähne locker sind.
- Röntgenaufnahmen: Panoramaröntgenaufnahmen oder Bissflügelaufnahmen können den Zustand des Kieferknochens sichtbar machen und den Grad des Knochenabbaus beurteilen.
Die Behandlung der Parodontitis verfolgt mehrere Ziele: Beseitigung der Bakterien, Entfernung von Entzündungsursachen, Stoppen des Knochenabbaus und Erhaltung des Zahnhalteapparates.
Die Behandlung umfasst typischerweise:
- Professionelle Zahnreinigung (PZR): Gründliche Entfernung von Plaque und Zahnstein auch an schwer zugänglichen Stellen, oberhalb und unterhalb des Zahnfleischrandes.
- Scaling und Root Planing (Tiefenreinigung): Dies ist die wichtigste Phase der nicht-chirurgischen Parodontitistherapie. Dabei werden hartnäckige bakterielle Beläge und Zahnstein aus den tiefen Zahnfleischtaschen entfernt und die Zahnwurzeloberflächen geglättet, um die Anhaftung von Bakterien zu erschweren. Dies kann je nach Ausmaß und Tiefe der Taschen in mehreren Sitzungen erfolgen.
- Antibiotika: In fortgeschrittenen Fällen oder bei aggressiven Formen können lokale oder systemische Antibiotika eingesetzt werden, um die bakterielle Belastung zu reduzieren.
- Chirurgische Eingriffe: Wenn die nicht-chirurgischen Maßnahmen nicht ausreichen oder bei stark fortgeschrittener Parodontitis, können chirurgische Eingriffe notwendig sein. Dazu gehören:
- Lappenoperationen: Das Zahnfleisch wird operativ angehoben, um eine bessere Zugänglichkeit für die Reinigung des Wurzelbereichs und des Knochens zu ermöglichen.
- Gewebe- oder Knochenaufbau (Regenerative Therapie): In bestimmten Fällen können Techniken angewendet werden, um verlorenen Knochen und Bindegewebe wieder aufzubauen oder zu regenerieren.
- Gingivale Rezessionsdeckung: Chirurgische Verfahren zur Deckung freiliegender Zahnhälse.
- Unterstützende Parodontaltherapie (UPT): Nach Abschluss der aktiven Therapie ist eine regelmäßige und lebenslange Nachsorge entscheidend. Diese umfasst engmaschige Kontrolluntersuchungen und professionelle Zahnreinigungen, um ein Wiederaufflammen der Entzündung zu verhindern und die Mundhygiene des Patienten zu optimieren.
Die Mitarbeit des Patienten durch konsequente und korrekte Mundhygiene zu Hause ist für den Erfolg jeder Parodontitis-Behandlung absolut unerlässlich.
Übersicht zur Parodontose
| Aspekt | Beschreibung | Relevanz | Prävention/Behandlung |
|---|---|---|---|
| Ursache | Bakterielle Infektion durch Zahnbelag (Plaque) | Grundlegend für Entstehung und Progression | Tägliche Mundhygiene, professionelle Zahnreinigung |
| Symptome | Zahnfleischbluten, Rötung, Schwellung, Mundgeruch, Zahnfleischrückgang, Zahnlockerung | Früherkennung ermöglicht effektivere Behandlung | Aufmerksame Beobachtung, zahnärztliche Abklärung |
| Risikofaktoren | Rauchen, Diabetes, Genetik, hormonelle Veränderungen, Stress, Medikamente | Erhöhen Anfälligkeit und Schweregrad | Vermeidung von Risikofaktoren, gute allgemeine Gesundheit |
| Auswirkungen | Zahnverlust, erhöhte Risiken für Herz-Kreislauf-Erkrankungen, Diabetes-Probleme, Atemwegsinfektionen, Schwangerschaftskomplikationen | Betrifft die allgemeine Gesundheit | Konsequente Behandlung und Vorbeugung |
| Behandlung | Professionelle Reinigung, Scaling/Root Planing, ggf. Antibiotika, chirurgische Eingriffe, lebenslange Nachsorge | Stoppt Entzündung, erhält Zähne und Knochen | Professionelle zahnärztliche Therapie, intensive häusliche Mundhygiene |
FAQ – Häufig gestellte Fragen zu Munderkrankung Parodontose
Was ist der Unterschied zwischen Gingivitis und Parodontitis?
Gingivitis ist die frühe, reversible Entzündung des Zahnfleisches, die sich durch Rötung und Bluten äußert. Parodontitis hingegen ist eine weiter fortgeschrittene Erkrankung, bei der nicht nur das Zahnfleisch, sondern auch der Kieferknochen und der Zahnhalteapparat irreversibel geschädigt werden, was zum Zahnverlust führen kann.
Kann Parodontitis geheilt werden?
Eine leichte Gingivitis kann durch verbesserte Mundhygiene vollständig geheilt werden. Eine Parodontitis selbst kann nicht im Sinne einer vollständigen Heilung beseitigt werden, da der entstandene Knochenabbau irreversibel ist. Ziel der Behandlung ist es jedoch, die Entzündung zu stoppen, die Zähne stabil zu halten und den weiteren Krankheitsverlauf zu verhindern. Mit konsequenter Behandlung und Nachsorge kann Parodontitis gut kontrolliert werden.
Wie oft sollte ich zur zahnärztlichen Kontrolle, wenn ich Parodontitis hatte?
Wenn du an Parodontitis leidest oder gelitten hast, sind regelmäßige Kontrolluntersuchungen und professionelle Zahnreinigungen in kürzeren Intervallen als üblich notwendig. Typischerweise werden Kontrollen alle drei bis sechs Monate empfohlen, abhängig vom individuellen Schweregrad und dem Ansprechen auf die Behandlung. Dein Zahnarzt wird dir einen individuellen Nachsorgeplan erstellen.
Beeinflusst Parodontose die Zahnerhaltung?
Ja, Parodontose ist eine der Hauptursachen für Zahnverlust im Erwachsenenalter, noch vor Karies. Wenn der Zahnhalteapparat durch die Entzündung abgebaut wird, verlieren die Zähne ihren Halt und werden mobil. Dies kann letztendlich zum Ausfallen der Zähne führen, selbst wenn sie nicht kariös sind.
Kann ich die Parodontitis selbst behandeln oder reicht gutes Zähneputzen aus?
Eine effektive tägliche Mundhygiene, also gründliches Zähneputzen und die Reinigung der Zahnzwischenräume, ist die Grundlage zur Vorbeugung und zur Verlangsamung des Fortschreitens von Parodontitis. Sie reicht jedoch nicht aus, um eine bereits bestehende Parodontitis zu behandeln, da die Entzündung oft bereits unterhalb des Zahnfleischrandes und in den Zahnfleischtaschen vorliegt. Eine professionelle zahnärztliche Behandlung ist hierfür unerlässlich.
Gibt es Hausmittel gegen Parodontose?
Es gibt keine wissenschaftlich fundierten Hausmittel, die Parodontitis heilen oder signifikant verbessern können. Während bestimmte Mundspülungen oder Naturprodukte unterstützend wirken können, ersetzen sie niemals die professionelle zahnärztliche Behandlung, insbesondere die mechanische Entfernung von Plaque und Zahnstein sowie gegebenenfalls chirurgische Maßnahmen. Verlasse dich auf bewährte zahnärztliche Methoden.
Warum ist Rauchen so schädlich für Parodontitis-Patienten?
Rauchen schwächt das Immunsystem und die Fähigkeit des Körpers, Infektionen zu bekämpfen. Es reduziert die Durchblutung des Zahnfleisches, was die Heilung behindert und die Sauerstoffversorgung des Gewebes verschlechtert. Zudem kann Rauchen die typischen Warnzeichen wie Zahnfleischbluten maskieren, sodass die Parodontitis oft erst in einem fortgeschrittenen Stadium entdeckt wird. Raucher sprechen zudem schlechter auf parodontale Behandlungen an und haben ein höheres Risiko für ein Wiederauftreten der Erkrankung.
Prävention von Parodontose
Die effektivste Strategie gegen Parodontose ist die Prävention. Eine konsequente und korrekte Mundhygiene ist hierbei der Schlüssel:
- Gründliches Zähneputzen: Mindestens zweimal täglich für mindestens zwei Minuten, mit einer weichen Zahnbürste und einer fluoridhaltigen Zahnpasta. Achte auf die richtige Technik, um auch den Zahnfleischrand zu reinigen.
- Reinigung der Zahnzwischenräume: Täglich mit Zahnseide, Interdentalbürsten oder einer Munddusche, um Plaque und Speisereste auch dort zu entfernen, wo die Zahnbürste nicht hinkommt.
- Regelmäßige zahnärztliche Kontrollen: Besuche deinen Zahnarzt und dein Dentalhygieneteam regelmäßig (mindestens einmal jährlich, bei entsprechender Veranlagung öfter) für professionelle Zahnreinigungen und Untersuchungen.
- Gesunder Lebensstil: Vermeide Rauchen, ernähre dich ausgewogen und achte auf eine gute Blutzuckereinstellung, falls du an Diabetes leidest.
Durch ein bewusstes und proaktives Vorgehen kannst du deine Mundgesundheit schützen und das Risiko für Parodontose erheblich minimieren.