Wenn du nach wirksamen Methoden suchst, um chronische oder akute Schmerzen zu lindern, und dich fragst, wie elektronische Reizleitungstherapien funktionieren und welche Möglichkeiten es gibt, dann bist du hier genau richtig. Dieser Text richtet sich an Betroffene von Schmerzen, medizinisches Fachpersonal und alle, die sich über fortschrittliche Schmerztherapie-Ansätze informieren möchten, insbesondere im Hinblick auf die Modulation von Schmerzsignalen im Nervensystem.
Das Prinzip der Elektronischen Schmerzreizleitungsstörung
Elektronische Schmerzreizleitungsstörung bezieht sich auf die gezielte Beeinflussung der Weiterleitung von Schmerzsignalen im menschlichen Körper durch externe elektronische Stimulationsverfahren. Grundlegend basiert dieses Prinzip auf der Modulation der neuronalen Aktivität, die für die Wahrnehmung von Schmerz verantwortlich ist. Nervenfasern leiten Reize, einschließlich Schmerzempfindungen, als elektrische Impulse weiter. Durch die Applikation spezifischer elektrischer Ströme oder anderer Formen von Energie kann diese Weiterleitung beeinflusst, modifiziert oder sogar blockiert werden. Dies geschieht oft durch die Aktivierung von sensorischen Nervenfasern, die im Rückenmark und Gehirn mit den Schmerzleitungsbahnen interagieren. Ziel ist es, die Signalübertragung so zu verändern, dass die Intensität oder die Wahrnehmung des Schmerzes reduziert wird. Dies kann durch verschiedene Mechanismen geschehen, wie zum Beispiel die Gate-Control-Theorie, die besagt, dass nicht-schmerzhafte Reize die Übertragung von Schmerzsignalen im Rückenmark „verschließen“ können, oder durch die Freisetzung körpereigener schmerzstillender Substanzen (Endorphine).
Verwandte Konzepte und Technologien
- Nervensystem und Schmerzverarbeitung: Das komplexe Zusammenspiel von peripheren und zentralen Nervenbahnen, das für die Entstehung, Weiterleitung und Verarbeitung von Schmerzreizen verantwortlich ist.
- Neuronale Modulation: Die Beeinflussung der elektrischen Aktivität von Nervenzellen und Nervenfasern.
- Gate-Control-Theorie: Ein Modell, das erklärt, wie taktile Reize die Schmerzübertragung im Rückenmark modulieren können.
- Neurotransmitter und Endorphine: Körpereigene Botenstoffe, die an der Schmerzregulation beteiligt sind.
- Periphere Nervenstimulation: Direkte Stimulation von Nerven außerhalb des zentralen Nervensystems.
- Zentrale Nervensystem-Stimulation: Stimulation von Strukturen im Gehirn oder Rückenmark.
Methoden der Elektronischen Schmerzreizleitungstherapie
Es existiert eine breite Palette an Technologien und Methoden, die unter dem Oberbegriff der elektronischen Schmerzreizleitungsstörung zusammengefasst werden können. Diese unterscheiden sich in ihrer Anwendungsweise, dem Zielort der Stimulation und der Art der verwendeten Energie. Die Auswahl der geeigneten Methode hängt maßgeblich von der Art, Ursache und Lokalisation des Schmerzes sowie von den individuellen Gegebenheiten des Patienten ab. Eine genaue Diagnose durch einen qualifizierten Mediziner ist hierbei unerlässlich.
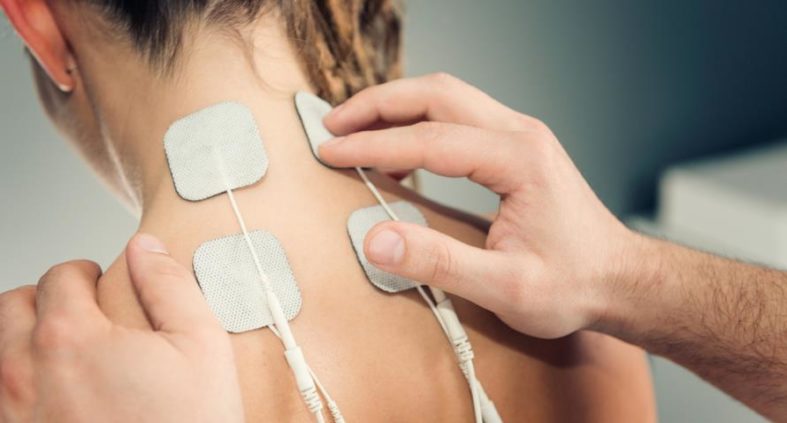
Transkutane Elektrische Nervenstimulation (TENS)
TENS ist eine der bekanntesten und am weitesten verbreiteten Methoden. Hierbei werden Elektroden auf die Haut über dem schmerzenden Bereich oder entlang bestimmter Nervenbahnen geklebt. Ein TENS-Gerät sendet schwache elektrische Impulse durch die Haut zu den Nervenfasern. Die Frequenz und Intensität der Impulse können vom Patienten oft selbst reguliert werden, um eine schmerzlindernde Wirkung zu erzielen. TENS wird häufig bei chronischen Rückenschmerzen, Gelenkschmerzen, neuropathischen Schmerzen und Muskelschmerzen eingesetzt. Die genauen Wirkmechanismen werden weiterhin erforscht, aber die Gate-Control-Theorie und die Stimulation der Endorphinausschüttung gelten als primäre Ansätze.
Perkutane Elektrische Nervenstimulation (PENS)
PENS ist eine weiterentwickelte Form der TENS, bei der dünne Nadeln, ähnlich wie bei der Akupunktur, unter die Haut eingeführt werden, um die elektrischen Impulse direkt an Nervenpunkte oder Muskeln zu leiten. Diese Methode ermöglicht eine präzisere Stimulation und kann bei tiefer liegenden Schmerzursachen wirksamer sein als TENS. PENS wird oft bei chronischen Schmerzen im Bereich des Bewegungsapparates und bei bestimmten Formen von Gelenkschmerzen angewendet.
Implantierbare Neurostimulationssysteme
Für hartnäckige und chronische Schmerzen, die auf konservative Therapien nicht ansprechen, kommen implantierbare Systeme zum Einsatz. Diese bestehen aus einem Impulsgenerator (ähnlich einem Herzschrittmacher) und einer oder mehreren Stimulationselektroden, die chirurgisch implantiert werden. Die Elektroden werden in der Nähe spezifischer Nervenbahnen oder im Bereich des Rückenmarks platziert. Das System sendet kontinuierlich oder intermittierend elektrische Impulse, um die Schmerzsignale zu unterbrechen oder zu modulieren. Hierzu zählen:
- Rückenmarkstimulation (Spinal Cord Stimulation, SCS): Elektroden werden im epiduralen Raum des Rückenmarks platziert, um die Weiterleitung von Schmerzsignalen in das Gehirn zu beeinflussen. SCS wird häufig bei chronischen Rückenschmerzen, Beinschmerzen (z.B. nach Wirbelsäulenoperationen), Phantomschmerzen und komplexen regionalen Schmerzsyndromen (CRPS) eingesetzt.
- Periphere Nervenfeldstimulation (Peripheral Nerve Field Stimulation, PNFS): Elektroden werden in der Nähe von peripheren Nervenfeldern implantiert, um Schmerzen in bestimmten Körperregionen zu behandeln, wie z.B. Narbenschmerzen oder Schmerzen nach Operationen an Gliedmaßen.
- Dorsal Root Ganglion (DRG)-Stimulation: Eine spezialisierte Form der Neurostimulation, bei der der Ganglion des dorsalen Wurzelstrangs, eine wichtige Schaltstelle für sensorische Informationen, stimuliert wird. Diese Methode ist besonders effektiv bei Schmerzen, die auf spezifische Nervenwurzeln zurückzuführen sind, wie z.B. bei einigen Formen von neuropathischen Schmerzen in den Beinen oder im Beckenbereich.
- Tiefe Hirnstimulation (Deep Brain Stimulation, DBS): In seltenen Fällen und bei extrem schweren chronischen Schmerzen, insbesondere bei bestimmten neuropathischen Schmerzen oder Schmerzen, die mit neurologischen Erkrankungen einhergehen, kann eine Stimulation von Hirnregionen in Betracht gezogen werden, die an der Schmerzverarbeitung beteiligt sind.
Elektrische Muskelstimulation (EMS)
Obwohl EMS primär zur Muskelkräftigung und Rehabilitation eingesetzt wird, kann sie auch indirekt zur Schmerzlinderung beitragen. Durch die Stimulation von Muskeln können Verspannungen gelöst und die Durchblutung verbessert werden, was bei bestimmten Schmerzarten lindernd wirken kann. Sie ist jedoch keine direkte Methode zur Beeinflussung der Schmerzreizleitung im Sinne der neuronalen Signalmodulation.
Anwendungsbereiche und Indikationen
Die elektronische Beeinflussung der Schmerzreizleitung hat sich als vielversprechende Therapieoption für eine Vielzahl von Schmerzzuständen erwiesen, insbesondere wenn herkömmliche Behandlungsmethoden an ihre Grenzen stoßen. Die Indikationen sind breit gefächert und umfassen sowohl chronische als auch akute Schmerzzustände, die oft mit einer erheblichen Einschränkung der Lebensqualität einhergehen.
Chronische Schmerzen
Dies ist das Hauptanwendungsgebiet für viele elektronische Schmerztherapien. Chronische Schmerzen können durch verschiedenste Ursachen entstehen, darunter Nervenschäden (neuropathische Schmerzen), degenerative Erkrankungen des Bewegungsapparates, Entzündungen und nach Operationen.
- Neuropathische Schmerzen: Schmerzen, die durch eine Schädigung oder Funktionsstörung des Nervensystems verursacht werden. Beispiele hierfür sind Schmerzen bei Diabetes (diabetische Neuropathie), nach Gürtelrose (postzosterische Neuralgie), nach Verletzungen oder Operationen, und das komplexe regionale Schmerzsyndrom (CRPS).
- Chronische Rückenschmerzen: Insbesondere bei Facettensyndrom, Bandscheibenvorfällen, Spinalkanalstenose und nach operativen Eingriffen am Rücken (Failed-Back-Surgery-Syndrom).
- Gelenkschmerzen: Bei fortgeschrittener Arthrose (z.B. Knie-, Hüftarthrose), insbesondere wenn operative Eingriffe nicht möglich oder gewünscht sind.
- Schmerzen nach Amputationen (Phantomschmerzen): Nervenstimulationsverfahren können hierbei helfen, die phantomartigen Schmerzempfindungen zu reduzieren.
- Vaskuläre Schmerzen: Bei Durchblutungsstörungen, die zu chronischen Schmerzen führen.
Akute Schmerzen
Auch bei akuten Schmerzzuständen können elektronische Stimulationstherapien eine Rolle spielen, oft zur kurzfristigen Schmerzkontrolle, z.B. im Rahmen der postoperativen Schmerztherapie oder zur Linderung akuter Verletzungsschmerzen. TENS wird hierbei häufig eingesetzt.
Spezifische Krankheitsbilder
Einige Krankheitsbilder profitieren besonders von diesen Therapien:
- Komplexes Regionales Schmerzsyndrom (CRPS): Eine Erkrankung, die durch starke, anhaltende Schmerzen, Schwellungen, Hautveränderungen und Bewegungseinschränkungen gekennzeichnet ist. Insbesondere SCS und DRG-Stimulation haben sich hier als wirksam erwiesen.
- Spinalkanalstenose: Eine Verengung des Wirbelkanals, die zu Nervenkompression und Schmerzen führen kann.
- Nervenkompressionssyndrome: Wie z.B. das Karpaltunnelsyndrom, bei dem elektrische Stimulation zur Linderung der Symptome eingesetzt werden kann.
Vergleich und Auswahl der geeigneten Methode
Die Entscheidung für eine spezifische elektronische Schmerzreizleitungstherapie ist ein komplexer Prozess, der eine gründliche ärztliche Abwägung erfordert. Die Wahl hängt von einer Vielzahl von Faktoren ab, darunter die Art und Lokalisation des Schmerzes, seine Ursache, die Dauer, die Intensität und die bisherigen Therapieerfolge. Eine multidisziplinäre Herangehensweise ist oft von Vorteil.
| Therapiemethode | Anwendungsbereich | Invasivität | Vorteile | Nachteile |
|---|---|---|---|---|
| TENS | Oberflächliche und tiefer liegende Schmerzen, chronisch und akut | Nicht-invasiv | Einfach anzuwenden, kostengünstig, vom Patienten selbst bedienbar, geringe Nebenwirkungen | Begrenzte Wirksamkeit bei tiefen Schmerzursachen, Hautresistenz, Gewöhnungseffekt möglich |
| PENS | Tiefer liegende Schmerzen, Muskelverspannungen, Gelenkschmerzen | Minimal-invasiv | Präzisere Stimulation als TENS, kann tiefere Strukturen erreichen | Erfordert qualifiziertes Personal, geringes Infektionsrisiko, Hautreizung an den Einstichstellen |
| Rückenmarkstimulation (SCS) | Chronische Rückenschmerzen, Beinschmerzen, neuropathische Schmerzen | Minimal-invasiv (Implantation) | Hohe Wirksamkeit bei selektiven Indikationen, reversible Therapie, Anpassbarkeit der Stimulation | Chirurgischer Eingriff, Kosten, mögliche Komplikationen (Infektion, Fehlfunktion), Geräteabhängigkeit |
| DRG-Stimulation | Spezifische neuropathische Schmerzen (z.B. Becken, Genitalien, Füße) | Minimal-invasiv (Implantation) | Gezielte Stimulation spezifischer Schmerzareale, oft wirksam bei Schmerzen, die auf SCS nicht ansprechen | Chirurgischer Eingriff, Kosten, Komplikationsrisiko, begrenzte Indikationsbreite |
| Periphere Nervenfeldstimulation (PNFS) | Lokalisierte Schmerzen in Gliedmaßen oder anderen Körperteilen | Minimal-invasiv (Implantation) | Gezielte Schmerztherapie für spezifische Areale | Chirurgischer Eingriff, Kosten, Komplikationsrisiko |
Die Auswahl erfolgt typischerweise nach einer ausführlichen Anamnese, körperlichen Untersuchung und dem Ausschluss anderer Behandlungsmöglichkeiten. Bei implantierbaren Systemen ist oft eine Testphase (Probeflächenstimulation) vorgeschaltet, um die Wirksamkeit und Verträglichkeit zu prüfen, bevor die endgültige Implantation erfolgt.
Herausforderungen und zukünftige Entwicklungen
Trotz der bemerkenswerten Fortschritte in der elektronischen Schmerzreizleitungstherapie gibt es weiterhin Herausforderungen und Potenzial für Weiterentwicklungen. Die personalisierte Medizin spielt eine immer größere Rolle, um die Therapieergebnisse zu optimieren.
- Personalisierung der Therapie: Die Entwicklung von Systemen, die sich automatisch an die individuellen Bedürfnisse des Patienten anpassen, z.B. durch Sensorik, die physiologische Reaktionen misst.
- Verbesserte Elektroden und Generatoren: Kleinere, flexiblere und langlebigere Implantate mit optimierter Energieeffizienz und geringerem Komplikationsrisiko.
- Kombinationstherapien: Die Integration von elektronischer Stimulation mit anderen Therapieansätzen wie medikamentöser Behandlung, Physiotherapie oder psychologischer Unterstützung.
- Erweiterung der Indikationen: Forschung zur Wirksamkeit bei weiteren Schmerzarten und neurologischen Erkrankungen.
- Digitale Gesundheit und Telemedizin: Nutzung von Apps und Wearables zur Überwachung, Steuerung und Optimierung der Therapie im häuslichen Umfeld.
Die kontinuierliche Forschung und technologische Innovation versprechen, die Möglichkeiten der elektronischen Schmerzreizleitungstherapie weiter zu verbessern und noch mehr Menschen Linderung von chronischen Schmerzen zu verschaffen.
FAQ – Häufig gestellte Fragen zu Elektronische Schmerzreizleitungsstörung bei Schmerzen
Was genau versteht man unter Elektronischer Schmerzreizleitungsstörung?
Unter Elektronischer Schmerzreizleitungsstörung versteht man die gezielte Beeinflussung der Weiterleitung von Schmerzsignalen im Nervensystem durch externe elektronische Stimulationsverfahren. Diese Therapien zielen darauf ab, die elektrischen Impulse, die Schmerz an das Gehirn melden, zu modulieren, zu unterbrechen oder zu verändern, um eine Schmerzlinderung zu erzielen.
Welche sind die häufigsten Anwendungsbereiche für TENS?
TENS (Transkutane Elektrische Nervenstimulation) wird am häufigsten bei chronischen Schmerzen eingesetzt, darunter Rückenschmerzen, Gelenkschmerzen, Muskelschmerzen und neuropathische Schmerzen. Auch bei akuten Schmerzzuständen, wie beispielsweise nach Operationen, kann TENS zur Linderung beitragen.
Sind implantierbare Neurostimulationssysteme sicher?
Implantierbare Neurostimulationssysteme sind bei richtiger Indikationsstellung und chirurgischer Durchführung generell sicher. Wie bei jedem chirurgischen Eingriff gibt es jedoch Risiken, darunter Infektionen, Blutungen, Fehlfunktionen des Geräts oder Hautreizungen an der Implantationsstelle. Ein umfassendes Aufklärungsgespräch mit dem behandelnden Arzt ist unerlässlich, um die potenziellen Risiken und Vorteile abzuwägen.
Wie schnell tritt eine Schmerzlinderung durch elektrische Stimulation ein?
Die Geschwindigkeit des Wirkeintritts kann stark variieren und hängt von der Methode, der Art des Schmerzes und dem individuellen Ansprechen des Patienten ab. Bei TENS kann die Linderung oft sofort oder innerhalb weniger Minuten nach Einschalten des Geräts spürbar sein. Bei implantierbaren Systemen kann es etwas länger dauern, bis die optimale Stimulationseinstellung gefunden ist und die volle Linderung eintritt, oft über Tage oder Wochen.
Kann man durch elektronische Schmerztherapie abhängig werden?
Nein, die elektronischen Schmerztherapien im Sinne von TENS, PENS oder Neurostimulation sind nicht suchterzeugend. Sie basieren auf physikalischen Prinzipien der Nervenstimulation und nicht auf pharmakologischen Wirkstoffen, die eine Abhängigkeit verursachen könnten. Ein Vorteil dieser Methoden ist gerade die geringe Gefahr von Abhängigkeit und Toleranzentwicklung im Vergleich zu einigen Medikamenten.
Wer ist für eine solche Therapie geeignet?
Geeignet für eine elektronische Schmerztherapie sind in erster Linie Patienten mit chronischen Schmerzen, bei denen herkömmliche Behandlungsmethoden (wie Medikamente oder Physiotherapie) nicht den gewünschten Erfolg gebracht haben oder nicht vertragen werden. Eine genaue Abklärung durch einen Schmerzspezialisten ist notwendig, um die individuelle Eignung zu beurteilen und die passende Methode auszuwählen.
Welche Nebenwirkungen sind bei elektronischen Schmerztherapien möglich?
Die Nebenwirkungen sind in der Regel gering und methodenabhängig. Bei TENS können Hautreizungen unter den Elektroden auftreten. Bei perkutanen Verfahren besteht ein geringes Risiko für Infektionen an den Einstichstellen. Bei implantierbaren Systemen können Komplikationen wie Infektionen, Migration der Elektrode, Fehlfunktion des Generators oder auch unerwünschte Stimulationsempfindungen auftreten. Diese werden jedoch durch sorgfältige Planung und Nachsorge minimiert.