Wenn du wissen möchtest, was Arteriosklerose genau ist und welche Auswirkungen sie auf deine Gesundheit haben kann, bist du hier genau richtig. Diese Informationen sind entscheidend, um Risikofaktoren zu verstehen und präventive Maßnahmen zu ergreifen, da Arteriosklerose eine der häufigsten Ursachen für Herz-Kreislauf-Erkrankungen darstellt.
Das sind die beliebtesten Arteriosklerose Buch Produkte

Arteriosklerose überwunden!: So überwindest du Plaques, Verkalkungen, PAVK, Herzinfarkt, Arthritis, Arthrose, MS, ...
zum Angebot »
Medical Cooking: Mediterrane Ernährung: Aktiver Schutz vor Herzinfarkt, Arteriosklerose, Krebs und Diabetes. Mit 1 ...
zum Angebot »
Medical Cooking: Nordic Diet: Die Heilkraft der nordischen Ernährung nutzen. Aktiver Schutz vor Diabetes, Herzinfa ...
zum Angebot »
Meine sanfte Medizin für ein starkes Herz: Herzerkrankungen, Bluthochdruck & Arteriosklerose natürlich behandeln ...
zum Angebot »
Gesundheit statt Gefäßverkalkung: Behandlungserfolge bei Arteriosklerose - Rückbildung ist möglich!: Behandlung ...
zum Angebot »
Die Ernährungs-Docs – Starkes Herz: Die besten Ernährungsstrategien bei Bluthochdruck, Herzinsuffizienz, Arteri ...
zum Angebot »
Blutgefäße wie ein Teenager: Insider-Heilverfahren gegen Arteriosklerose: Herzinfarkt, Schlaganfall, Bluthochdruc ...
zum Angebot »Arteriosklerose: Die stille Gefahr in deinen Blutgefäßen
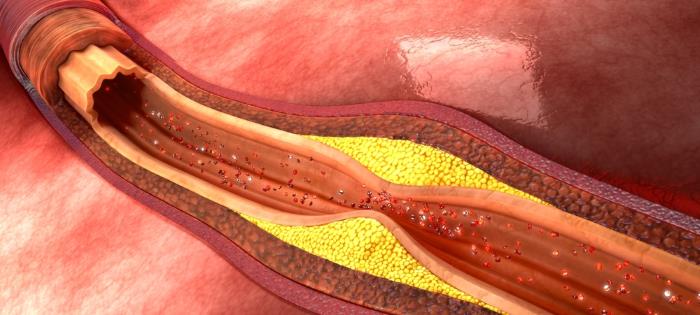
Arteriosklerose, oft auch als Arterienverkalkung bezeichnet, ist ein fortschreitender Prozess, bei dem es zu Verdickungen und Verhärtungen der Arterienwände kommt. Diese Veränderungen beeinträchtigen die Elastizität der Gefäße und verengen oder verschließen sie im schlimmsten Fall. Die Arterien sind dafür verantwortlich, sauerstoffreiches Blut vom Herzen zu allen Organen und Geweben deines Körpers zu transportieren. Wenn dieser Transportweg gestört ist, leidet die gesamte Organfunktion. Die Ursachen sind vielfältig und oft eine Kombination aus genetischer Veranlagung und Lebensstilfaktoren.
Die Entstehung und Entwicklung von Arteriosklerose
Der Prozess der Arteriosklerose beginnt schleichend und oft unbemerkt über viele Jahre hinweg. Es ist keine plötzliche Erkrankung, sondern entwickelt sich allmählich. Grundlegend ist eine Schädigung der innersten Schicht der Arterienwand, dem Endothel. Diese Schädigung kann durch verschiedene Faktoren ausgelöst werden:
- Hoher Blutdruck (Hypertonie): Der ständige erhöhte Druck belastet die Arterienwände und kann zu Mikroverletzungen führen.
- Hohe Blutfettwerte (Hyperlipidämie): Insbesondere ein erhöhter LDL-Cholesterinspiegel spielt eine zentrale Rolle. LDL-Cholesterin, oft als „schlechtes“ Cholesterin bezeichnet, kann sich in geschädigten Arterienwänden ablagern.
- Rauchen: Die chemischen Substanzen im Zigarettenrauch schädigen das Endothel direkt und fördern Entzündungsprozesse.
- Diabetes mellitus: Hohe Blutzuckerspiegel können ebenfalls zu Endothelschäden beitragen und die Ablagerung von Fetten begünstigen.
- Alter: Mit zunehmendem Alter nimmt die Elastizität der Arterien ab, und das Risiko für Arteriosklerose steigt.
- Genetische Faktoren: Eine familiäre Vorbelastung kann das Risiko erhöhen.
- Übergewicht und Adipositas: Diese Zustände sind oft mit anderen Risikofaktoren wie Bluthochdruck, Diabetes und erhöhten Blutfettwerten verbunden.
- Bewegungsmangel: Regelmäßige körperliche Aktivität hilft, den Blutdruck zu regulieren, Blutfettwerte positiv zu beeinflussen und das Körpergewicht zu kontrollieren.
- Ungesunde Ernährung: Eine Ernährung, die reich an gesättigten Fetten, Transfetten und Salz ist, kann Arteriosklerose fördern.
Sobald die Arterienwand geschädigt ist, wandern Entzündungszellen ein und nehmen Lipoproteine wie LDL-Cholesterin auf. Es kommt zur Bildung von sogenannten Schaumzellen. Diese Zellen und weitere Ablagerungen bilden im Laufe der Zeit atherosklerotische Plaques. Diese Plaques sind fette, entzündete Verdickungen, die auf der Innenseite der Arterienwand wachsen. Sie können die Arterie weiter verengen, was den Blutfluss behindert. Darüber hinaus können Plaques instabil werden und aufreißen. Wenn ein Plaque aufreißt, bildet sich ein Blutgerinnsel (Thrombus) an der Stelle des Risses. Dieses Gerinnsel kann die Arterie weiter verengen oder sogar vollständig blockieren. Dies ist die Ursache für viele der akuten Komplikationen wie Herzinfarkt und Schlaganfall.
Die verschiedenen Formen der Arteriosklerose
Arteriosklerose ist ein Oberbegriff für verschiedene Erkrankungen der Arterien, die alle zu einer Verhärtung und Verdickung der Gefäßwände führen. Die häufigste und klinisch bedeutsamste Form ist die Atherosklerose, bei der sich atherosklerotische Plaques bilden. Daneben gibt es noch:
- Arteriolosklerose: Hierbei handelt es sich um eine Verhärtung und Verdickung der Arteriolen, also der kleinsten Arterien. Sie tritt oft im Zusammenhang mit Bluthochdruck auf.
- Mönckeberg-Sklerose (Mediosklerose): Diese Form betrifft die mittlere Schicht (Media) der Arterien, insbesondere der größeren Muskulären Arterien. Es kommt zu kalziumhaltigen Ablagerungen in der Muskelschicht, was zu einer segmentalen Verhärtung führt, aber die Arterienlichtung oft nicht so stark verengt wie bei der Atherosklerose.
Im alltäglichen Sprachgebrauch und auch in vielen medizinischen Kontexten wird „Arteriosklerose“ oft synonym für „Atherosklerose“ verwendet, da diese Form die gravierendsten Folgen hat.
Betroffene Körperregionen und ihre Folgen
Arteriosklerose kann prinzipiell alle Arterien im Körper betreffen. Je nachdem, welche Gefäße hauptsächlich betroffen sind, treten unterschiedliche Symptome und Komplikationen auf:
Herzkranzgefäße (Koronare Herzkrankheit – KHK)
Wenn die Arteriosklerose die Arterien betrifft, die das Herz mit Blut versorgen (Herzkranzgefäße), spricht man von der Koronaren Herzkrankheit (KHK). Eine Verengung dieser Gefäße führt zu einer Minderdurchblutung des Herzmuskels. Dies kann sich äußern in:
- Angina Pectoris (Brustenge): Schmerzen oder Druckgefühl in der Brust, oft bei körperlicher Anstrengung oder Stress, die in den linken Arm, Hals oder Kiefer ausstrahlen können.
- Herzinfarkt: Wenn ein Herzkranzgefäß durch ein Blutgerinnsel blockiert wird, stirbt ein Teil des Herzmuskels ab. Dies ist ein medizinischer Notfall.
Gehirnarterien (Schlaganfall)
Eine Verengung oder Blockade der Arterien, die das Gehirn versorgen, kann zu einem Schlaganfall (Apoplex) führen. Hierbei werden Gehirnzellen aufgrund von Sauerstoffmangel geschädigt oder sterben ab. Man unterscheidet:
- Ischämischer Schlaganfall: Verursacht durch ein Blutgerinnsel, das eine Hirnarterie blockiert. Dies ist die häufigste Form.
- Hämorrhagischer Schlaganfall: Verursacht durch eine Blutung im Gehirn, oft aufgrund eines geplatzten Blutgefäßes.
Symptome eines Schlaganfalls können plötzliche Schwäche oder Taubheit in Gesicht, Arm oder Bein (meist auf einer Körperseite), Sprach- oder Verständnisstörungen, Sehstörungen, Schwindel und starke Kopfschmerzen sein.
Arterien der Beine und Arme (Periphere arterielle Verschlusskrankheit – pAVK)
Wenn die Arterien in den Beinen oder Armen betroffen sind, spricht man von einer peripheren arteriellen Verschlusskrankheit (pAVK). Eine häufige Folge ist die sogenannte Schaufensterkrankheit:
- Claudicatio intermittens (Claudicatio): Schmerzen in den Beinen beim Gehen, die dazu zwingen, stehenzubleiben. Die Schmerzen bessern sich in Ruhe wieder.
- Ruheschmerz: In fortgeschrittenen Stadien treten Schmerzen auch in Ruhe auf, oft nachts im Bett.
- Wundheilungsstörungen und Gangrän: Durch die schlechte Durchblutung können sich schlecht heilende Wunden bilden, die im schlimmsten Fall zu einer Gewebenekrose (Absterben von Gewebe, Gangrän) und Amputation führen können.
Nierenarterien
Eine Verengung der Nierenarterien kann zu einer eingeschränkten Nierenfunktion und Bluthochdruck führen, der schwer zu kontrollieren ist. Dies wird als renovaskuläre Hypertonie bezeichnet.
Aorta und andere große Arterien
Auch die Hauptschlagader (Aorta) und ihre Verzweigungen können betroffen sein. Eine gefährliche Komplikation ist die Aortenaneurysma, eine Ausbuchtung der Aortenwand, die reißen kann und lebensbedrohlich ist.
Diagnose von Arteriosklerose
Die Diagnose von Arteriosklerose basiert auf einer Kombination aus Anamnese, körperlicher Untersuchung und verschiedenen apparativen Verfahren:
- Anamnese und körperliche Untersuchung: Erhebung von Risikofaktoren (Bluthochdruck, Diabetes, Rauchen, Cholesterinwerte, familiäre Vorbelastung), Messung des Blutdrucks, Auskultation der Gefäße auf Strömungsgeräusche.
- Blutuntersuchungen: Bestimmung von Blutfettwerten (Cholesterin, Triglyceride), Blutzucker, Entzündungsmarkern.
- Doppler- und Duplexsonographie: Ultraschalluntersuchung zur Darstellung der Gefäßstruktur und Messung des Blutflusses. Dies ist eine wichtige Methode zur Erkennung von Verengungen.
- Angiographie (digitale Subtraktionsangiographie – DSA): Ein invasives Verfahren, bei dem Kontrastmittel in die Arterien injiziert wird, um Engstellen und Verschlüsse hochauflösend darzustellen. Wird oft vor interventionellen oder chirurgischen Eingriffen durchgeführt.
- Computertomographie (CT) und Magnetresonanztomographie (MRT): Diese bildgebenden Verfahren können die Arterienwand und das Lumen darstellen, oft mit Kontrastmittel (CTA, MRA).
- Knöchel-Arm-Index (ABI – Ankle Brachial Index): Messung des Blutdrucks am Knöchel und am Oberarm. Ein Verhältnis unter 1,0 deutet auf eine pAVK hin.
Therapie und Prävention
Die Behandlung von Arteriosklerose zielt darauf ab, das Fortschreiten der Erkrankung zu verlangsamen, Risikofaktoren zu minimieren und Komplikationen zu verhindern oder zu behandeln. Prävention spielt dabei eine Schlüsselrolle.
Lebensstiländerungen
Dies ist die wichtigste Säule der Prävention und Therapie:
- Gesunde Ernährung: Eine mediterrane Kost mit viel Obst, Gemüse, Vollkornprodukten, Hülsenfrüchten, Nüssen und gesunden Fetten (Olivenöl, Fisch) wird empfohlen. Reduzierung von gesättigten und Transfetten, Salz und Zucker.
- Regelmäßige körperliche Aktivität: Mindestens 150 Minuten moderate oder 75 Minuten intensive Bewegung pro Woche.
- Rauchstopp: Das Aufgeben des Rauchens ist eine der effektivsten Maßnahmen zur Reduktion des Risikos.
- Gewichtsmanagement: Erreichen und Halten eines gesunden Körpergewichts.
- Stressbewältigung: Erlernen von Entspannungstechniken.
Medikamentöse Therapie
Je nach individuellem Risikoprofil und Krankheitsstadium können Medikamente eingesetzt werden:
- Blutdrucksenkende Medikamente: ACE-Hemmer, Sartane, Betablocker, Kalziumkanalblocker, Diuretika.
- Cholesterinsenker (Statine): Diese Medikamente senken den LDL-Cholesterinspiegel und stabilisieren Plaques.
- Thrombozytenaggregationshemmer (z.B. ASS, Clopidogrel): Verhindern die Bildung von Blutgerinnseln.
- Antidiabetika: Zur Einstellung des Blutzuckerspiegels bei Diabetes.
Interventionelle und chirurgische Verfahren
In fortgeschrittenen Fällen, wenn Engstellen schwerwiegend sind und zu Symptomen führen oder ein hohes Risiko für Komplikationen besteht, können interventionelle oder chirurgische Maßnahmen notwendig sein:
- Ballonangioplastie und Stentimplantation: Ein Ballon wird in die verengte Stelle eingeführt und aufgeblasen, um das Gefäß zu erweitern. Oft wird anschließend ein Stent (ein kleines Metallröhrchen) eingesetzt, um das Gefäß offen zu halten.
- Bypass-Operationen: Bei starken oder komplexen Verengungen wird ein körpereigenes Blutgefäß (z.B. eine Vene aus dem Bein) verwendet, um die Engstelle zu umgehen und so eine neue Blutversorgung herzustellen.
| Aspekt | Beschreibung | Relevanz für dich |
|---|---|---|
| Grundursache | Chronische Entzündung und Ablagerung von Fetten (Cholesterin) in den Arterienwänden, was zu Verdickung und Verhärtung führt. | Verständnis der pathophysiologischen Prozesse hilft, Risikofaktoren gezielt zu minimieren. |
| Häufigste Form | Atherosklerose ist die dominierende Form, charakterisiert durch die Bildung atherosklerotischer Plaques. | Fokus auf Atherosklerose ermöglicht die Identifizierung und Bekämpfung der Hauptursachen von Herz-Kreislauf-Erkrankungen. |
| Risikofaktoren | Bluthochdruck, hohe Blutfette, Rauchen, Diabetes, Übergewicht, Bewegungsmangel, ungesunde Ernährung, Alter, Genetik. | Bewusstsein für diese Faktoren ermöglicht die Implementierung von Präventionsstrategien in deinem Alltag. |
| Klinische Manifestationen | Koronare Herzkrankheit (Herzinfarkt, Angina Pectoris), Schlaganfall, periphere arterielle Verschlusskrankheit (pAVK). | Erkennen von Symptomen und das Wissen um die möglichen Folgen sind entscheidend für frühzeitige Intervention. |
| Therapieansätze | Lebensstiländerungen, medikamentöse Behandlung, interventionelle und chirurgische Verfahren. | Informationen über Behandlungsoptionen unterstützen dich bei der Zusammenarbeit mit deinem Arzt zur Optimierung deiner Gesundheit. |
FAQ – Häufig gestellte Fragen zu Was ist Arteriosklerose?
Kann Arteriosklerose geheilt werden?
Arteriosklerose ist eine chronische Erkrankung, die in der Regel nicht vollständig geheilt werden kann. Das Ziel der Behandlung und Prävention ist es, das Fortschreiten der Erkrankung zu verlangsamen, Plaques zu stabilisieren und das Risiko für akute Ereignisse wie Herzinfarkt und Schlaganfall zu minimieren. Durch konsequente Lebensstiländerungen und medizinische Therapie kann der Prozess jedoch oft gut kontrolliert werden.
Sind die Symptome von Arteriosklerose immer eindeutig?
Nein, die Symptome von Arteriosklerose sind oft schleichend und unspezifisch, insbesondere in den frühen Stadien. Viele Menschen bemerken die Erkrankung erst, wenn bereits eine signifikante Verengung der Arterien vorliegt oder ein akutes Ereignis wie ein Herzinfarkt oder Schlaganfall eintritt. Daher ist die regelmäßige Vorsorge und das Bewusstsein für Risikofaktoren so wichtig.
Welche Rolle spielt Cholesterin bei Arteriosklerose?
Cholesterin, insbesondere das LDL-Cholesterin (das „schlechte“ Cholesterin), spielt eine zentrale Rolle bei der Entstehung von Arteriosklerose. Es kann sich in geschädigten Arterienwänden ablagern und zur Bildung von atherosklerotischen Plaques beitragen. Ein hoher LDL-Cholesterinspiegel ist daher ein bedeutender Risikofaktor.
Kann man Arteriosklerose durch Ernährung allein verhindern?
Eine gesunde Ernährung ist ein extrem wichtiger Baustein zur Prävention und Behandlung von Arteriosklerose, aber sie ist selten die alleinige Lösung. Arteriosklerose ist oft multifaktoriell bedingt. Genetische Faktoren, Bluthochdruck und andere Einflüsse spielen ebenfalls eine Rolle. Eine optimierte Ernährung in Kombination mit anderen Lebensstiländerungen (Bewegung, Rauchstopp) und gegebenenfalls medikamentöser Therapie ist am effektivsten.
Gibt es Altersgrenzen für Arteriosklerose?
Arteriosklerose ist eine altersassoziierte Erkrankung, was bedeutet, dass das Risiko mit dem Alter steigt. Sie kann jedoch bereits bei jüngeren Menschen auftreten, wenn andere Risikofaktoren stark ausgeprägt sind. Es gibt keine strikte Altersgrenze; es ist eher eine Frage der kumulativen Exposition gegenüber Risikofaktoren über die Lebenszeit.
Wie kann ich mein persönliches Risiko für Arteriosklerose einschätzen lassen?
Du kannst dein persönliches Risiko bei deinem Hausarzt oder Kardiologen einschätzen lassen. Dort werden deine persönlichen Risikofaktoren (Blutdruck, Cholesterinwerte, Blutzucker, Raucherstatus, familiäre Vorbelastung, Lebensstil) erfasst und bewertet. Gegebenenfalls können weitere Untersuchungen wie eine Ultraschalluntersuchung der Halsschlagadern oder ein Belastungs-EKG durchgeführt werden.
Ist Arteriosklerose vererbbar?
Ja, eine genetische Veranlagung kann das Risiko für Arteriosklerose erhöhen. Wenn nahe Verwandte (Eltern, Geschwister) frühzeitig an Herz-Kreislauf-Erkrankungen erkrankt sind, ist dein eigenes Risiko möglicherweise ebenfalls erhöht. Dies bedeutet jedoch nicht zwangsläufig, dass du die Erkrankung entwickeln wirst. Eine bewusste Lebensweise kann helfen, genetische Prädispositionen zu kompensieren.